Болезнь кошачьей царапины
Острое или хронические инфекционное заболевание, развивающееся после царапин или укуса инфицированной кошкой. В медицине данная патология имеет еще несколько названий: фелиноз, доброкачественный лимфоретикулез, гранулема Молларе. Впервые фелиноз описали независимо друг от друга 2 ученых – Р. Дебре и П. Молларе – в середине XX века. Сначала считалось, что болезнь имеет вирусную природу, но в 1963 г. учеными из России – В.И Червонской, А.Ю. Беклешовым и И.И. Терских – был выделен возбудитель, которым оказалась бактерия группы риккетсий — Rochalimaea henselae.
Причины возникновения, эпидемиология и механизм развития заболевания.
Итак, возбудителем доброкачественного лимфоретикулеза является бактерия рода Rochalimea под названием Rochalimaea henselae.Распространена болезнь повсеместно, для нее характерна сезонность – 2/3 случаев заболеваемости приходится на холодное время года. Страдают люди всех возрастов, но 8-9 из 10 заболевших – дети и молодые люди моложе 20 лет.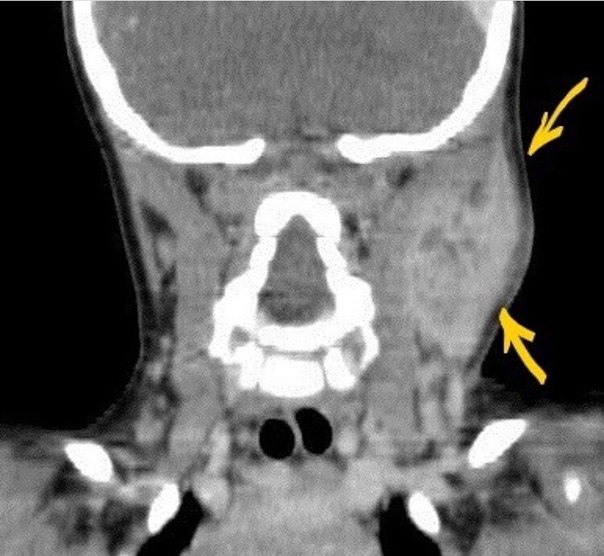

Факторами, способствующими развитию данной патологии, являются:
- нарушения в системе клеточного иммунитета;
- ВИЧ-инфекция;
- продолжительный прием некоторых лекарственных препаратов
- злоупотребление спиртными напитками.
У ВИЧ-инфицированных лиц болезнь кошачьих царапин протекает особенно тяжело, характеризуясь продолжительным, нередко атипичным течением.
После выздоровления у человека развивается стойкий иммунитет.
Клинические проявления болезни кошачьих царапин.
90% случаев доброкачественного лимфоретикулеза характеризуются типичным течением. Инкубационный период при этом составляет от 3 дней до 3 недель. Начало болезни – постепенное: в области входных ворот инфекции (царапина, через которую проник возбудитель, к этому времени заживает) появляется бугорок (папула), через несколько дней превращающаяся в пузырек или гнойничок, который затем прорывает, образуя язвочку.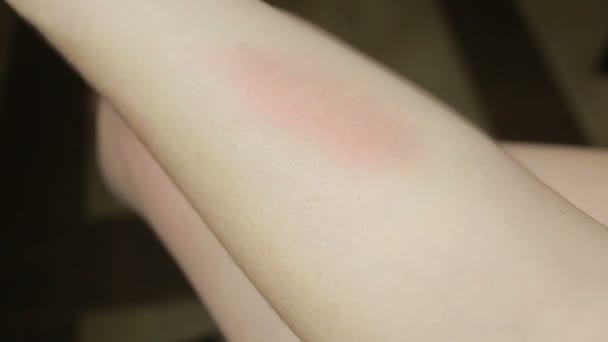
Спустя 2-3 недели с момента заражения появляется наиболее характерный для болезни кошачьих царапин признак – регионарный лимфаденит(воспалительный процесс в лимфатических узлах, расположенных ближе всего к воротам инфекции). Характеризуется он повышением температуры тела больного до фебрильных (38-41°С) значений, продолжающимся от 7 до 30 и более дней. У половины больных лихорадка может и отсутствовать.
Помимо лихорадки у больных имеются другие симптомы интоксикации: общая слабость, вялость, плохой сон и аппетит, потливость, сердцебиение, одышка, головная боль, которые длятся, как правило, не более 2 недель. Регионарные лимфатические узлы (чаще – подмышечные, локтевые, шейные) увеличены в размерах до 3-5 см, а в ряде случаев и до 8-10 см, они не спаяны друг с другом и окружающими тканями, безболезненны при пальпации. В половине случаев пораженные лимфоузлы нагнаиваются. У 5% больных в патологический процесс вовлекаются не только регионарные, но и другие, удаленные группы лимфоузлов – развивается так называемая генерализованная аденопатия.
У примерно 5% больных вследствие попадания слюны зараженной кошки на конъюнктиву глаза развивается атипичная форма заболевания – глазная. При этом в патологический процесс обычно вовлечен 1 глаз, конъюнктива которого резко отечна, покрасневшая (гиперемирована), на ней появляются специфические узелки, на месте которых могут образовываться язвы.
Переднеушной лимфатический узел увеличен – достигает до 5 и более см в диаметре, иногда нагнаивается, после чего образуется свищ, оставляющий вместо себя рубец. В ряде случаев определяется лимфоаденопатия не только переднеушного, но и заднеушного и подчелюстных лимфоузлов. Нередко данный процесс сопровождается значительным повышением температуры тела, а также слабостью, сердцебиением, ухудшением сна и другими признаками интоксикации организма. Продолжительность глазной формы болезни кошачьих царапин варьируется от 1 недели до 7 месяцев, при этом проявления ее со стороны конъюнктивы пропадают через 7-14 дней.
В единичных случаях при доброкачественном лимфоретикулезе поражается и нервная система. Через 7 дней – 1.5 месяца после увеличения лимфоузлов появляется неврологическая симптоматика, характерная для менингита, миелита, энцефалопатии, радикулита и других заболеваний. Возможны эпизоды кратковременного расстройства сознания вплоть до комы.
ВИЧ-инфицированные больные одновременно с классическими жалобами отмечают появление различных размеров кровоизлияний в кожу, развивающихся вследствие поражения возбудителем заболевания сосудов. Это явление свидетельствует о распространении бактерии по организму с током крови.
Осложнениями болезни кошачьих царапин являются:
- миокардит;
- абсцесс селезенки;
- атипичная пневмония и другие.
Диагностика болезни кошачьих царапин.
Как правило, диагноз «доброкачественный лимфоретикулез» затруднений у специалиста не вызывает. Уже на этапе первой беседы с больным – сбора жалоб и данных анамнеза – он заподозрит именно это заболевание, поскольку уловит связь между контактом больного с кошкой и последующей симптоматикой в виде воспаления в месте царапины и в области регионарных лимфоузлов. Подтвердить или опровергнуть данный диагноз поможет микробиологическое исследование крови или гистологическое изучение материала, полученного путем проведения биопсии элемента сыпи: бугорка (папулы), гнойничка (везикулы) или собственно пораженного лимфатического узла. Кроме того, в ряде случаев используют такой метод диагностики, как молекулярно-генетическое исследование ДНК бактерии, выделенной из биоптата.
Подтвердить или опровергнуть данный диагноз поможет микробиологическое исследование крови или гистологическое изучение материала, полученного путем проведения биопсии элемента сыпи: бугорка (папулы), гнойничка (везикулы) или собственно пораженного лимфатического узла. Кроме того, в ряде случаев используют такой метод диагностики, как молекулярно-генетическое исследование ДНК бактерии, выделенной из биоптата.
В общем анализе крови лиц, страдающих болезнью кошачьих царапин, определяется повышение уровня эозинофилов и скорости оседания эритроцитов.
Дифференцировать данное заболевание следует со следующими состояниями:
- туберкулезом лимфатических узлов;
- кожно-бубонной формой туляремии;
- лимфогранулематозом;
- лимфаденитом (воспалением лимфоузлов) бактериальной природы.
Профилактика.
Специфические профилактические мероприятия на сегодняшний день, к сожалению, отсутствуют.
Прогноз при болезни кошачьих царапин.
В подавляющем большинстве случаев прогноз благоприятный: болезнь заканчивается самопроизвольным излечением. В случае диссеминации инфекции прогноз напрямую зависит от степени тяжести болезни и скорости оказания медицинской помощи больному.
При поражении нервной системы прогноз сомнительный, поскольку возбудитель может вызвать необратимые изменения в тканях мозга.
Кабинет ЗОЖ
Болезнь кошачьей царапины — Медичний центр «Ліко-Мед»
Дата публикации 3 октября 2018
Что такое?
Болезнь кошачьей царапины представляет собой бактериальную инфекцию, развивающуюся после царапины, укуса или контакта со слюной кошек. Определить заранее, что животное заражено, невозможно, поскольку эта инфекция у котов протекает бессимптомно. Между кошками инфекция передается посредством блошиных укусов, при этом в человеческий организм возбудитель заболевания таким путем попасть не может.
Между кошками инфекция передается посредством блошиных укусов, при этом в человеческий организм возбудитель заболевания таким путем попасть не может.
Симптомы у людей:
- волдырь или шишка в области укуса;
- увеличение близлежащих лимфатических узлов;
- усталость;
- головная боль;
- боль в горле;
- лихорадка;
- общее нарушение самочувствия.
Более серьезные, но менее распространенные симптомы включают:
- нагноение и самопроизвольное вскрытие лимфатического узла;
- увеличение селезенки;
- инфекции глаз, печени, костей, суставов;
- легочную инфекцию.
Болезнь кошачьей царапины протекает, как правило, легко и проходит в течение двух-четырех месяцев сама по себе. Людям с тяжелыми симптомами или слабой иммунной системой могут потребоваться антибактериальные препараты для лечения заболевания.
Чего ожидать?
Зачастую на месте царапины или укуса в течение 3-10 дней формируется волдырь или шишка. Спустя 1- 4 недели может произойти увеличение лимфатических узлов и развиться иные симптомы. Волдырь обычно заживает в течение нескольких дней. Лимфатические узлы могут оставаться опухшими довольно долго (2 -4 месяца). Большинство людей не нуждаются в лечении, так как заболевание излечивается само по себе. Больным с более тяжелыми симптомами или тем, у кого иммунная система ослаблена, могут понадобиться антибиотики.
Спустя 1- 4 недели может произойти увеличение лимфатических узлов и развиться иные симптомы. Волдырь обычно заживает в течение нескольких дней. Лимфатические узлы могут оставаться опухшими довольно долго (2 -4 месяца). Большинство людей не нуждаются в лечении, так как заболевание излечивается само по себе. Больным с более тяжелыми симптомами или тем, у кого иммунная система ослаблена, могут понадобиться антибиотики.
Распространенность
Заболеваемость составляет примерно 10 человек на 100 000.
Профилактические меры
Поскольку нельзя быть полностью уверенным в отсутствии заражения у животного, всем владельцам котов следует принимать меры по предотвращению заболевания:
- не играть грубо с кошками и котятами, избегайте укусов и царапин;
- не позволять кошке лизать раны на коже;
- после игр с кошкой, после того, как погладили ее — мыть руки;
- промыть царапину или укус мылом с водой;
- обрабатывать питомца от блох для предотвращения заражения его.

Лечение
В большинстве случаев болезнь кошачьих царапин проходит без лечения, сама по себе. Больным с ослабленной иммунной системой или с тяжелыми симптомами могут потребоваться антибиотики.
Что можно предпринять самому?
Для уменьшения отека лимфатических узлов и боли можно использовать теплые, влажные компрессы и обезболивающие. Нельзя давать подросткам и детям аспирин, так как он может провоцировать синдром Рея, редкое, но опасное для жизни заболевание.
Когда обращаться к врачу?
В случае возникновения после укуса кошки на месте ранки припухлости, увеличения лимфатических узлов или проявления иных симптомов болезни кошачьих царапин, следует связаться с врачом.
При значительном повышении температуры, выраженной болезненности лимфатических узлов, боли в животе или рвоте необходимо вызвать скорую помощь.
О чем спросить врача?
- Обусловлены ли наблюдаемые симптомы болезнью кошачьей царапины или возможна иная причина?
- Заразна ли домашняя кошка пострадавшего?
- Следует ли оставаться дома, не ходить в школу или на работу?
- Как можно облегчить симптомы?
Постановка диагноза
Врач может диагностировать болезнь кошачьих царапин, ознакомившись с историей заболевания и проведя физикальный осмотр. Иные обследования могут включать анализы крови, исследование кожи или лимфатических узлов.
Иные обследования могут включать анализы крови, исследование кожи или лимфатических узлов.
Факторы риска
К факторам риска относятся укусы, царапины и контакт со слюной кошек.
Болезнь кошачьих царапин (гранулема Молларе, лихорадка кошачьих царапин, лимфоретикулез)
Болезнь кошачьих царапин (гранулема Молларе, лихорадка кошачьих царапин, лимфоретикулез) – острое инфекционное заболевание, возникающее при укусе кошек, характеризующееся синдромом интоксикации, увеличением лимфатических узлов, расположенных поблизости от места укуса.
Этиология
Возбудитель заболевания – грам отрицательная палочка Бартонелла. Природный резервуар – кошки, собаки, мелкие грызуны, обезьяны. В относительно низких температурах – хорошо сохраняет жизнеспособность. При кипячении быстро инактивируется. Источник заболевания – зараженные животные. Чаще всего болеют дети и подростки из-за более близкого контакта с кошками, собаками. После выздоровления формируется длительный стойкий иммунитет. Инкубационный период составляет 3-20 дней.
Инкубационный период составляет 3-20 дней.
Можно заразиться при тесном контакте – не только укусе, царапине, но и ослюнении зараженным животным.
Факторы риска:
- Непривитые домашние кошки, а также подозрительные уличные
- Нарушение клеточного иммунитета, иммунодефициты
- ВИЧ
- Длительный прием препаратов: глюкокортикостероиды, цитостатики
- Алкоголизм
Симптомы
Заболевание развивается, как правило, постепенно. На месте зажившей царапины, укуса, ослюнения возникает папула красноватого цвета. Через какое-то время папулы превращаются в везикулы, наполненные серозной или геморрагической жидкостью. Папулы могут вторично нагнаиваться, заживать, образуя вторичные элементы – корочки, которые держатся на протяжении нескольких дней, затем отпадают. Рубцы после отпадения корочек не образуются. Через 2-3 дня после заживления корочек развивается регионарный лимфаденит (воспаление лимфатического узла). Наряду с этим развивается синдром интоксикации, недомогание, повышение температуры, снижается аппетит. Лимфатические узлы несколько увеличены в размерах, плотные, слегка болезненные, в некоторых случаях лимфоузлы воспаляются и вскрываются, но чаще – постепенно рассасываются. Иногда наблюдается гепатоспленомегалия (увеличение селезенки и печени). Период выздоровления характеризуется нормализацией температуры тела, исчезновением синдрома интоксикации, размеры печени и селезенки приходят в норму.
Лимфатические узлы несколько увеличены в размерах, плотные, слегка болезненные, в некоторых случаях лимфоузлы воспаляются и вскрываются, но чаще – постепенно рассасываются. Иногда наблюдается гепатоспленомегалия (увеличение селезенки и печени). Период выздоровления характеризуется нормализацией температуры тела, исчезновением синдрома интоксикации, размеры печени и селезенки приходят в норму.
У некоторых больных поднимается температура 38-49 градусов и имеет волнообразный характер с колебаниями утром и вечером, причем утром температура выше, а вечером почти в пределах нормы, что является атипичным признаком. Редко лихорадка длится до 5-6 месяцев. У некоторых пациентов температура вообще в пределах нормы.
Фелиноз, как форма болезни может протекать атипично – проходит под маской одностороннего конъюнктивита с последующим увеличением подчелюстных и околоушных лимфоузлов.
Диагностика
Поскольку болезнь кошачьих царапин имеет сходные признаки с чумой, туляремией, мононуклеозом и др. – необходима дифференциальная диагностика. Особое значение имеет эпидемиологический анамнез (контакт с кошками, собаками, грызунами).
– необходима дифференциальная диагностика. Особое значение имеет эпидемиологический анамнез (контакт с кошками, собаками, грызунами).
Лабораторная диагностика – в клиническом анализе крови эозинофиллия, повышение СОЭ, серология – РСК, ИФА, ПЦР. Так же болезнь можно обнаружить при гистологическом исследовании.
Лечение
Как правило, болезнь кошачьих царапин имеет благоприятный исход в виде самоизлечения через 2 месяца. Из этиотропной терапии имеет эффект только Гентамицин, Кетолид. Воспаленные лимфоузлы прокалывают, удаляют гной, дренируют. Альтернативные препараты – Тетрациклин, Хлорамфекол, Ципрофлоксацин.
Профилактика
Специфиеской профилактики не существует. Неспецифическая включает в себя ветернарный надзор домашних животных, своевременная и правильная дезинфекция укусов и царапин (2% растовром перекиси водорода, затем спиртовым раствором анилиновых красителей (зеленка)).
Болезнь кошачьих царапин
Дата публикации: .
Врач-анестезиолог-реаниматолог ОАИР№2
Казанович Екатерина Сергеевна
БОЛЕЗНЬ КОШАЧЬИХ ЦАРАПИН (фелиноз, лимфоретикулез доброкачественный). Для заболевания характерны односторонний лимфаденит, регионарный к месту входных ворот возбудителя, и доброкачественный исход заболевания.
Этиология. Bartonella henselae. Назван в честь Д. Хенсель, выделившей возбудитель после настойчивых (более 6000 высевов) попыток культивирования.
Заражение человека происходит контактным путем, через повреждения кожи или конъюнктиву глаза. Локализация места входных ворот определяет последующее вовлечение регионарных лимфатических узлов, дренирующих место повреждения кожи.
Симптомы и течение. Инкубационный период длится от 3 до 20 дней (чаще 7-14 дней). По клиническим проявлениям можно выделить типичные формы, проявляющиеся в появлении первичного аффекта и регионарного лимфаденита, и атипичные формы, которые включают:
- глазные формы;
- поражение центральной нервной системы;
- поражение прочих органов;
- болезнь кошачьей царапины у ВИЧ -инфицированных.

Болезнь может протекать как в острой форме, так и в хронической. Различается также и по тяжести заболевания.
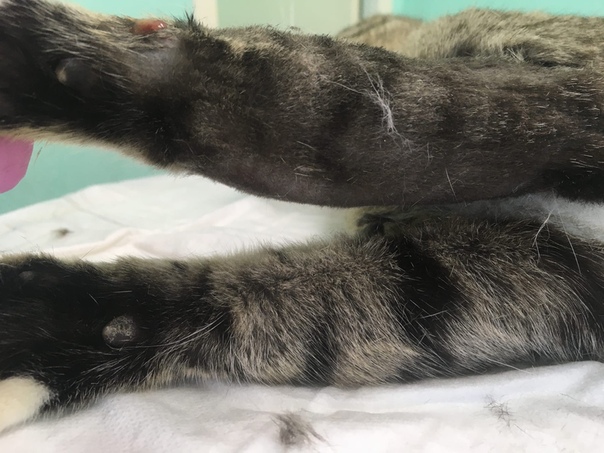
Типичное заболевание начинается, как правило, постепенно с появления первичного аффекта. На месте уже зажившей к тому времени царапины или укуса кошки появляется небольшая папула с ободком гиперемии кожи, затем она превращается в везикулу или пустулу, в дальнейшем в небольшую язвочку. Иногда гнойничок подсыхает без образования язвы. Первичный аффект чаще локализуется на руках, реже на лице, шее, нижних конечностях. Общее состояние остается удовлетворительным. Через 15-30 дней после заражения отмечается региональный лимфаденит – наиболее постоянный и характерный симптом болезни. Иногда это почти единственный симптом. У некоторых пациентов отмечается повышение температуры тела. Лихорадка сопровождается другими признаками общей интоксикации (общая слабость, головная боль, анорексия и др.). Средняя длительность лихорадки около недели, хотя у некоторых может затянуться до месяца и более. Слабость и другие признаки интоксикации длятся в среднем 1-2 нед. Чаще поражаются локтевые, подмышечные, шейные лимфатические узлы. Может развивается генерализованная лимфаденопатия. Размеры увеличенных лимфатических узлов чаще в пределах от 3 до 5 см. Узлы, болезненные при пальпации, не спаяны с окружающими тканями. Лимфатические узлы могут нагнаиваться с образованием густого желтовато-зеленоватого гноя, при посеве которого на обычные питательные среды бактериальной микрофлоры выделить не удается. Длительность аденопатии от 2 недель до одного года (в среднем около 3 мес.). Может отмечаться увеличение печени и селезенки, которое сохраняется около 2 нед. У ряда пациентов появляется экзантема (краснухоподобная, папулезная, по типу узловатой эритемы), которая через 1-2 недели исчезает.
Слабость и другие признаки интоксикации длятся в среднем 1-2 нед. Чаще поражаются локтевые, подмышечные, шейные лимфатические узлы. Может развивается генерализованная лимфаденопатия. Размеры увеличенных лимфатических узлов чаще в пределах от 3 до 5 см. Узлы, болезненные при пальпации, не спаяны с окружающими тканями. Лимфатические узлы могут нагнаиваться с образованием густого желтовато-зеленоватого гноя, при посеве которого на обычные питательные среды бактериальной микрофлоры выделить не удается. Длительность аденопатии от 2 недель до одного года (в среднем около 3 мес.). Может отмечаться увеличение печени и селезенки, которое сохраняется около 2 нед. У ряда пациентов появляется экзантема (краснухоподобная, папулезная, по типу узловатой эритемы), которая через 1-2 недели исчезает.
Глазные формы болезни наблюдаются реже. По своим проявлениям эти формы напоминают окулогландулярный синдром Парино (конъюнктивит Парино). Развивается в результате попадания на конъюнктиву слюны инфицированной кошки.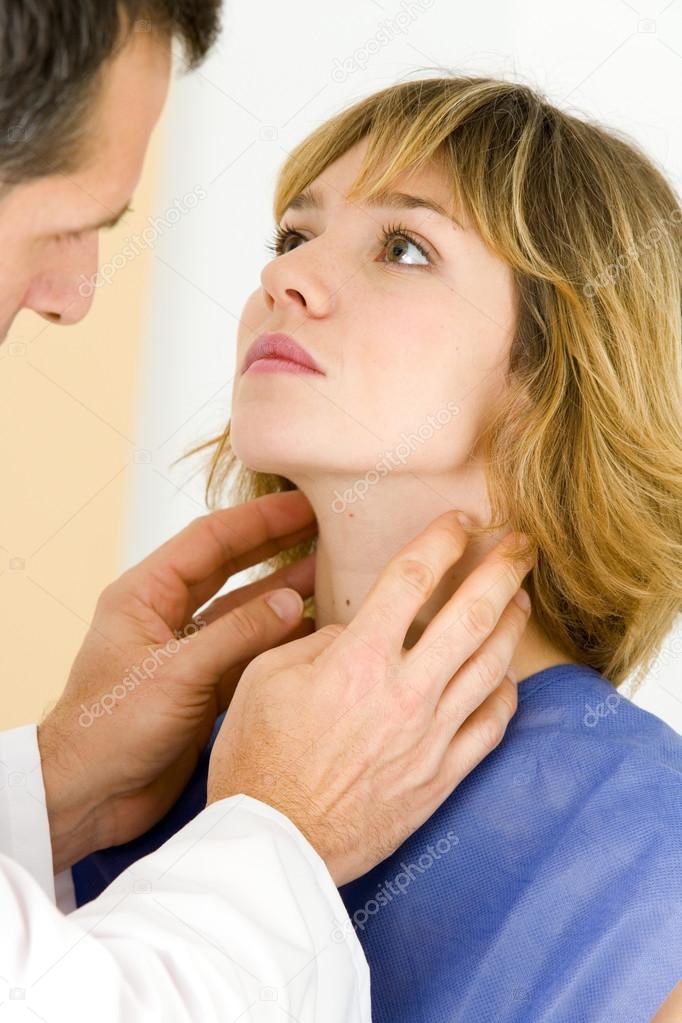 Поражается, как правило, один глаз. Конъюнктива резко гиперемирована, отечна, на этом фоне появляется один или несколько узелков, которые могут изъязвляться. Значительно увеличивается лимфатический узел, расположенный перед мочкой ушной раковины (достигая размеров 5 см и более), лимфатический узел часто нагнаивается, длительность лимфаденопатии достигает 3-4 месяца. После нагноения и образования свищей остаются рубцовые изменения кожи. Иногда увеличиваются не только околоушные, но и подчелюстные лимфатические узлы. Для острого периода болезни характерна выраженная лихорадка и признаки общей интоксикации. Воспалительные изменения конъюнктивы сохраняются в течение 1-2 недель, а общая длительность глазогландулярной формы болезни кошачьей царапины колеблется от 1 до 28 нед.
Поражается, как правило, один глаз. Конъюнктива резко гиперемирована, отечна, на этом фоне появляется один или несколько узелков, которые могут изъязвляться. Значительно увеличивается лимфатический узел, расположенный перед мочкой ушной раковины (достигая размеров 5 см и более), лимфатический узел часто нагнаивается, длительность лимфаденопатии достигает 3-4 месяца. После нагноения и образования свищей остаются рубцовые изменения кожи. Иногда увеличиваются не только околоушные, но и подчелюстные лимфатические узлы. Для острого периода болезни характерна выраженная лихорадка и признаки общей интоксикации. Воспалительные изменения конъюнктивы сохраняются в течение 1-2 недель, а общая длительность глазогландулярной формы болезни кошачьей царапины колеблется от 1 до 28 нед.
Изменения нервной системы проявляются в виде энцефалопатии, менингита, радикулита, полиневрита, миелита с параплегией. Неврологические симптомы сопровождаются высокой лихорадкой. Появляются они через 1 -6 недель после появления лимфаденопатии. При неврологическом исследовании выявляют диффузные и очаговые изменения. Может быть кратковременное расстройство сознания. Описаны случаи коматозного состояния. Таким образом, поражения нервной системы развиваются на фоне классических клинических проявлений болезни кошачьей царапины (при тяжелом течении этого заболевания). Они могут рассматриваться и осложнениями данного заболевания.
При неврологическом исследовании выявляют диффузные и очаговые изменения. Может быть кратковременное расстройство сознания. Описаны случаи коматозного состояния. Таким образом, поражения нервной системы развиваются на фоне классических клинических проявлений болезни кошачьей царапины (при тяжелом течении этого заболевания). Они могут рассматриваться и осложнениями данного заболевания.
Могут наблюдаться и другие осложнения: тромбоцитопеническая пурпура, первичная атипичная пневмония, абсцесс селезенки, миокардит.
Дифференциальный диагноз. Диагностика классических форм болезни кошачьей царапины не представляет больших трудностей. Важное значение имеет контакт с кошкой (у 95% пациентов), наличие первичного аффекта и появление регионарного лимфаденита (чаще через 2 недели) при отсутствии реакции других лимфатических узлов. Диагноз может быть подкреплен микробиологическим исследованием крови с высевом на кровяной агар, гистологическим изучением биоптата папулы или лимфатического узла с окрашиванием срезов с применением серебра и микроскопическим поиском скоплений бактерий, а также молекулярно-генетическим исследованием ДНК возбудителя из биоптата больного.
Дифференцируют от кожно-бубонной формы туляремии, туберкулеза лимфатических узлов, лимфогранулематоза, бактериальных лимфаденитов.
Лечение. В большинстве случаев заболевание заканчивается самопроизвольным излечением. Однако при нагноении лимфатического узла необходимо незамедлительно обратится к врачу. При наличии осложнений показано назначение антибактериальных препаратов с учетом чувствительности к ним возбудителя. Прогноз благоприятный.
Болезнь кошачьих царапин: насколько опасен фелиноз
Не безобидные царапины
Доказано, что домашние животные оказывают положительное влияние на здоровье человека. Они снижают уровень тревоги, общение с ними нормализует уровень артериального давления. Наличие питомца в семье позволяет повысить социальную ответственность ребенка, его собранность, осознание собственной значимости. Однако нередко домашние животные могут стать и причиной заболеваний. И это не только аллергия на их шерсть, но гельминтозы, инфекции.
И это не только аллергия на их шерсть, но гельминтозы, инфекции.Педиатрам и инфекционистам известно такое заболевание, как фелиноз, или, как его чаще называют, болезнь кошачьих царапин. Это острое инфекционное заболевание, которое чаще всего вызывают бартонеллы Хенселя. Эти бактерии, в отличие от других их собратьев, обитают внутри клеток, подобно вирусам. Обычно источником возбудителя являются кошки, особенно моложе 2 лет, однако это могут быть также грызуны или собаки. Заболевание у них протекает бессимптомно, на поведение или общее состояние животного оно никак не влияет. Переносчиками выступают блохи, однако для заражения человека необходим контакт с больным животным. Это не обязательно должна быть царапина или укус, возбудитель может передаваться через воду, продукты питания или предметы обихода. Неповрежденная кожа достаточно надежный барьер от проникновения инфекции, но при наличии даже незначительных травм кожи или слизистых бактерия без проблем попадает в организм.
 Иногда входными воротами инфекции становится конъюнктива глаза. От человека к человеку это заболевание не передается.
Иногда входными воротами инфекции становится конъюнктива глаза. От человека к человеку это заболевание не передается.Наибольшая заболеваемость наблюдается в детском возрасте, что может быть связано не только с несформировавшимся иммунитетом, но и с более тесным контактом детей с животными. Инкубационный период составляет от 3 дней до 1,5 месяца (в среднем 10—14 дней). В месте повреждения сначала возникает красноватая папула, которая вскоре превращается в пустулу (нагнаивается), затем в маленькую язвочку, которая, подсыхая, образует корочку. После того как корочка отпадет, на коже не остается никаких следов. Весь процесс занимает 1—1,5 месяца. Но это только начало. Когда, казалось бы, процесс закончился, повышается температура, возникает лихорадка, появляются другие симптомы
Читайте также
интоксикации, ухудшается общее состояние. Лимфатические узлы, находящиеся вблизи места первичного поражения, увеличиваются, уплотняются, становятся болезненными — возникает регионарный лимфаденит. Чаще всего поражаются подмышечные, паховые, бедренные лимфоузлы, но возможно воспаление узлов в области ключицы и шеи. Нередки их нагноения. Это наиболее характерные признаки заболевания, они длятся от 2 недель до 2 месяцев. В этот период могут увеличиваться печень, селезенка, поскольку возникает гепатоспленомегалия. Чаще всего через 2—4 месяца наступает выздоровление, при этом вырабатывается стойкий иммунитет.
Чаще всего поражаются подмышечные, паховые, бедренные лимфоузлы, но возможно воспаление узлов в области ключицы и шеи. Нередки их нагноения. Это наиболее характерные признаки заболевания, они длятся от 2 недель до 2 месяцев. В этот период могут увеличиваться печень, селезенка, поскольку возникает гепатоспленомегалия. Чаще всего через 2—4 месяца наступает выздоровление, при этом вырабатывается стойкий иммунитет.Кроме типичного проявления заболевания, встречаются и поражения глаз, нервной системы, внутренних органов. Волнообразное течение болезни и развитие серьезных осложнений может наблюдаться у людей с ослабленной иммунной системой, сопутствующими заболеваниями, в частности, сахарным диабетом.
При подозрении на «болезнь кошачьих царапин» следует обратиться к врачу-инфекционисту. Постановка диагноза не вызовет у него трудностей, особенно если вы скажете, что дома появился кот. Кстати, до 25% владельцев кошек имеют антитела к бартонеллам, что говорит о перенесенном ими заболевании в легкой форме.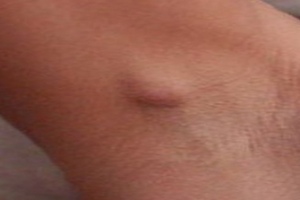 Лечение при неосложненных формах проводится амбулаторно антибиотиками, антигистаминными и противовоспалительными препаратами. Нагноение лимфоузлов требует хирургического лечения. Профилактика заключается в соблюдении правил общей гигиены, ограничении контакта детей с котятами. А если случился конфликт с питомцем — обработайте рану мылом, перекисью водорода и смажьте йодом или зеленкой.
Лечение при неосложненных формах проводится амбулаторно антибиотиками, антигистаминными и противовоспалительными препаратами. Нагноение лимфоузлов требует хирургического лечения. Профилактика заключается в соблюдении правил общей гигиены, ограничении контакта детей с котятами. А если случился конфликт с питомцем — обработайте рану мылом, перекисью водорода и смажьте йодом или зеленкой.
Юрий КУЗЬМЕНКОВ, врач РНПЦ «Кардиология».
Сфера интересов доктора — терапия, кардиология, эндокринология.
Ждем ваших вопросов, друзья!
Доброкачественный лимфоретикулез (болезнь кошачьей царапины) Текст научной статьи по специальности «Клиническая медицина»
Випадок ¡з практики
i* ъВ?
УДК 616.983+616.428-002]-053.2 САМОЙЛЕНКО И.Г., МАКСИМОВА С.М.
Донецкий национальный медицинский университет им. М. Горького
М. Горького
ДОБРОКАЧЕСТВЕННЫЙ ЛИМФОРЕТИКУЛЕЗ (БОЛЕЗНЬ КОШАЧЬЕЙ ЦАРАПИНЫ)
Резюме. В статье приведен случай доброкачественного лимфоретикулеза (болезнь кошачьей царапины) у девочки 11 лет из собственного клинического наблюдения.
Ключевые слова: доброкачественный лимфоретикулез (болезнь кошачьей царапины), дети.
Болезнь кошачьей царапины (синонимы: доброкачественный лимфоретикулез, небактериальный региональный лимфаденит; лат. lymphoreticulosis benigna; англ. cat-scratch disease, cat-scratch fever; нем. Katzenkratzkrankheit; франц. la maladie des griffes du chat) — инфекционная болезнь, развивающаяся при контакте с инфицированными кошками при царапинах, укусах.
Этиология
А. Дебре и К. Фошей (1932), затем В. Молляре с соавт. (1950) описали доброкачественно протекающую лимфа-денопатию, возникавшую после царапин кошек. Возбудителем заболевания вначале считали вирус, в 1963 г. В.И. Червонский с соавт. отнес его к группе хламидий. В 1983 г. в США P. Yep с соавт. установил его принадлежность к риккетсиям. Позднее возбудитель выделили в отдельный род Rochalimea, названный в честь известного бразильского риккетсиолога Э. да Роха-Лимы. Это оказалась мелкая грамотрицательная палочка, которая требует для роста специальных сред. Палочку можно обнаружить в препаратах, окрашенных методом серебрения (в стенках капилляров, в макрофагах, в биоптатах кожи, в лимфатических узлах). Возбудитель болезни кошачьей царапины (Afipiafelis) в антигенном отношении отличается от риккетсий, бартонелл, бруцелл и других микроорганизмов [1—3].
Дебре и К. Фошей (1932), затем В. Молляре с соавт. (1950) описали доброкачественно протекающую лимфа-денопатию, возникавшую после царапин кошек. Возбудителем заболевания вначале считали вирус, в 1963 г. В.И. Червонский с соавт. отнес его к группе хламидий. В 1983 г. в США P. Yep с соавт. установил его принадлежность к риккетсиям. Позднее возбудитель выделили в отдельный род Rochalimea, названный в честь известного бразильского риккетсиолога Э. да Роха-Лимы. Это оказалась мелкая грамотрицательная палочка, которая требует для роста специальных сред. Палочку можно обнаружить в препаратах, окрашенных методом серебрения (в стенках капилляров, в макрофагах, в биоптатах кожи, в лимфатических узлах). Возбудитель болезни кошачьей царапины (Afipiafelis) в антигенном отношении отличается от риккетсий, бартонелл, бруцелл и других микроорганизмов [1—3].
Эпидемиология
Заболевание распространено во всех странах. В США 6,6 случая на 100 ООО населения в год. Сезонность выше в зимние месяцы (66 %), чаще болеют дети и лица моложе 2О лет (8О—85 %). Наблюдаются семейные вспышки (около 5 % всех заболеваний). 95 % больных отмечают контакт с кошкой (царапины, укусы, лизание). Иногда слюна кошек попадает на конъюнктиву, что ведет к развитию глазных форм болезни. Источником и резервуаром инфекции являются только кошки, от человека к человеку болезнь не передается [2, 3].
В США 6,6 случая на 100 ООО населения в год. Сезонность выше в зимние месяцы (66 %), чаще болеют дети и лица моложе 2О лет (8О—85 %). Наблюдаются семейные вспышки (около 5 % всех заболеваний). 95 % больных отмечают контакт с кошкой (царапины, укусы, лизание). Иногда слюна кошек попадает на конъюнктиву, что ведет к развитию глазных форм болезни. Источником и резервуаром инфекции являются только кошки, от человека к человеку болезнь не передается [2, 3].
Патогенез
Воротами инфекции является кожа конечностей, реже — лица, головы, шеи, иногда конъюнктивы глаз. Возбудитель проникает через поврежденную кожу (укусы, царапины или имеющиеся до контакта с кошкой микротравмы). В воротах инфекции развивается воспалительная реакция. Затем по лимфатическим путям возбудитель достигает регионарного лимфатического узла, где также возникает воспаление. Отмечаются три стадии развития воспаления в очагах поражения: в ранней стадии — ретикулоклеточная гиперплазия, затем формируются гранулемы и в более позднем периоде отмечаются микроабсцессы. В дальнейшем возбудитель проникает в кровь, наступает гематогенная диссеминация инфекции, что проявляется в появлении экзантемы, увеличении печени и селезенки, поражении миокарда, иногда других лимфатических узлов, не связанных с воротами инфекции. После перенесенной болезни развивается стойкий иммунитет [4—6].
В дальнейшем возбудитель проникает в кровь, наступает гематогенная диссеминация инфекции, что проявляется в появлении экзантемы, увеличении печени и селезенки, поражении миокарда, иногда других лимфатических узлов, не связанных с воротами инфекции. После перенесенной болезни развивается стойкий иммунитет [4—6].
Клиника
Инкубационный период длится от 3 до 20 дней (чаще 7—14 дней). По клиническим проявлениям можно выделить типичные формы (около 90 %), проявляющиеся в появлении первичного аффекта и регионарного лимфаденита, и атипичные формы, которые включают: а) глазные формы; б) поражение центральной нервной системы; в) поражение других органов; г) болезнь кошачьей царапины у ВИЧ-инфицированных. Болезнь может протекать как в острой форме, так и в хронической.
Типичное заболевание начинается, как правило, постепенно, с появления первичного аффекта. На месте уже зажившей к тому времени царапины или укуса кошки появляется небольшая папула с ободком гиперемии кожи, затем она превращается в везикулу или пустулу, в дальнейшем — в небольшую язвочку. Иногда гнойничок подсыхает без образования язвы. Первичный аффект чаще локализуется на руках, реже — на лице, шее,
На месте уже зажившей к тому времени царапины или укуса кошки появляется небольшая папула с ободком гиперемии кожи, затем она превращается в везикулу или пустулу, в дальнейшем — в небольшую язвочку. Иногда гнойничок подсыхает без образования язвы. Первичный аффект чаще локализуется на руках, реже — на лице, шее,
Випадок 1’з практики
4(25) • 2010
нижних конечностях. Общее состояние остается удовлетворительным. Через 15—30 дней после заражения отмечается региональный лимфаденит — наиболее постоянный и характерный симптом болезни. Иногда это почти единственный симптом. Повышение температуры тела (от 38,3 до 41°С) отмечается лишь у 30 % больных. Лихорадка сопровождается другими признаками общей интоксикации (общая слабость, головная боль, анорек-сия и др.). Средняя длительность лихорадки около недели, хотя у некоторых больных она может затянуться до месяца и более. Слабость и другие признаки интоксикации длятся в среднем 1—2 недели.
Слабость и другие признаки интоксикации длятся в среднем 1—2 недели.
Чаще поражаются локтевые, подмышечные, шейные лимфатические узлы. У некоторых больных (около 5 %) развивается генерализованная лимфаденопатия. Размеры увеличенных лимфоузлов чаще в пределах от 3 до 5 см, хотя у некоторых больных они достигают 8—10 см. Узлы болезненные при пальпации, не спаяны с окружающими тканями. У половины больных пораженные лимфатические узлы нагнаиваются с образованием густого желтовато-зеленоватого гноя, при посеве которого на обычные питательные среды бактериальной микрофлоры выделить не удается. Длительность аденопатии — от 2 недель до одного года (в среднем около 3 месяцев). У многих больных отмечается увеличение печени и селезенки, которое сохраняется около 2 недель. У некоторых больных (у 5 %) появляется экзантема (краснухоподоб-ная, папулезная, по типу узловатой эритемы), которая через 1—2 недели исчезает. На типичную клиническую форму приходится около 90 % всех случаев заболеваний.
Глазные формы болезни наблюдаются у 4—7 % больных. По своим проявлениям эти формы напоминают окулогландулярный синдром Парино (конъюнктивит Парино). Развивается, вероятно, в результате попадания на конъюнктиву слюны инфицированной кошки. Поражается, как правило, один глаз. Конъюнктива резко гиперемирована, отечна, на этом фоне появляется один или несколько узелков, которые могут изъязвляться. Значительно увеличивается лимфатический узел, расположенный перед мочкой ушной раковины (достигая размеров 5 см и более), лимфатический узел часто нагнаивается, длительность лимфаденопатии достигает 3—4 месяцев. После нагноения и образования свищей остаются рубцовые изменения кожи. Иногда увеличиваются не только околоушные, но и подчелюстные лимфатические узлы. Для острого периода болезни характерны выраженная лихорадка и признаки общей интоксикации. Воспалительные изменения конъюнктивы сохраняются в течение 1—2 недель, а общая длительность глазогландулярной формы болезни кошачьей царапины колеблется от 1 до 28 недель [7—9].
Изменения со стороны нервной системы отмечаются у 1—3 % больных. Они проявляются в виде энцефалопатии, менингита, радикулита, полиневрита, миелита с параплегией. Неврологические симптомы сопровождаются высокой лихорадкой. Появляются они через 1—6 недель после появления лимфаденопатии. При неврологическом исследовании выявляются диффузные и очаговые изменения. Может быть кратковременное расстройство сознания. Описаны случаи коматозного
состояния. Таким образом, поражения нервной системы развиваются на фоне классических клинических проявлений болезни кошачьей царапины (при тяжелом течении этого заболевания). Они могут рассматриваться и осложнениями данного заболевания [10].
Могут наблюдаться и другие осложнения: тромбоци-топеническая пурпура, первичная атипичная пневмония, абсцесс селезенки, миокардит.
У ВИЧ-инфицированных болезнь кошачьей царапины протекает с развитием своеобразных сосудистых поражений (бациллярный ангиоматоз и бациллярный пелиоз). Наряду с типичными проявлениями болезни кошачьей царапины появляются изменения кожи, обусловленные повреждением подкожных и внутрикожных сосудов. Эти изменения могут иногда имитировать саркому Капоши. Клинически это проявляется в виде различных размеров ангиом или кровоизлияний в кожу. При гистологическом исследовании обнаруживается множественное расширение капилляров, лобулярная пролиферация капилляров с ожирением эндотелиальных клеток, прорастающих в просвет сосудов, появление некрозов в центре сосудистых очажков. Появление этих кожных изменений свидетельствует о генерализации возбудителя инфекции, что проявляется в поражении не только регионарного, но и других групп лимфатических узлов [11, 12].
Наряду с типичными проявлениями болезни кошачьей царапины появляются изменения кожи, обусловленные повреждением подкожных и внутрикожных сосудов. Эти изменения могут иногда имитировать саркому Капоши. Клинически это проявляется в виде различных размеров ангиом или кровоизлияний в кожу. При гистологическом исследовании обнаруживается множественное расширение капилляров, лобулярная пролиферация капилляров с ожирением эндотелиальных клеток, прорастающих в просвет сосудов, появление некрозов в центре сосудистых очажков. Появление этих кожных изменений свидетельствует о генерализации возбудителя инфекции, что проявляется в поражении не только регионарного, но и других групп лимфатических узлов [11, 12].
Диагностика классических форм болезни кошачьей царапины не представляет больших трудностей. Важное значение имеют контакт с кошкой (у 95 % больных), наличие первичного аффекта и появление регионарного лимфаденита (чаще через 2 недели) при отсутствии реакции других лимфатических узлов [11—13].
Под нашим наблюдением находилась девочка В., в клинику она поступила в возрасте 11 лет по поводу доброкачественного лимфоретикулеза (болезни кошачьей царапины), длительного субфебрилитета.
При поступлении жалобы на боль в левой подмышечной впадине, повышенную до 37,2 °С температуру в течение 2 месяцев, общую слабость, плохой аппетит. Из анамнеза известно, что родилась доношенной, с весом 3 700 г, с оценкой по шкале Апгар 8—10 баллов. Находилась на естественном вскармливании, до 5 лет не болела. С момента рождения проживает в одной квартире с кошкой. Около 2,5 месяца назад перенесла грипп, после чего температура в утренние и вечерние часы сохранялась на уровне 37,0—37,3 °С. Аллергические реакции мать девочки отрицает. В семье все здоровы. Девочка привита по возрасту. Последние 2 месяца жизни отмечаются повышение температуры до 37,3 °С, слабость в вечернее время, периодическая сонливость.¿Г/ребёнка
4(25) • 2010
Випадок i3 практики
скультативно — тоны сердца приглушены, ритмичные. Живот мягкий, безболезненный, печень и селезенка не увеличены. Стул и мочеиспускание не нарушены.
Лабораторные обследования
Анализ крови: Эр. — 3,9 Т/л, НЬ — 120 г/л, Ц.П. — 0,9, Лейк. — 9,2 Г/л, э. — 12 %, п/я — 9 %, с/я — 13 %, л. — 64 %, м. — 2 %, СОЭ — 24 мм/час. Анализ мочи: Лейк. — до 5 в п/зр. На рентгенограмме органов грудной клетки: легочный рисунок обычный. Синусы свободны. Сердце — в норме. ЭКГ: без патологии. На основании анамнеза, объективных данных, клинического обследования и наблюдения выставлен диагноз.
Получала лечение: ципрофлоксацин по 500 мг 2 раза в сутки, нурофен по 1/2 таблетки 2 раза в день, смарт-омега для детей по 1 капсуле 1 раз в день; местно — ин-дометациновой мазью 2 раза в день смазывали увеличенный лимфоузел. Места царапин на кисти и предплечье промывали 2% раствором перекиси водорода и препаратом мирамистин, а потом дезинфицировали йодом.
На фоне проводимой терапии состояние девочки улучшилось, нормализовались сон, аппетит, температура тела, показатели крови улучшились к моменту выписки (12-й день).
Особенностью данного клинического случая можно считать редкую частоту встречаемости, характерную клиническую и лабораторную картину заболевания, длительный субфебрилитет, совместное проживание с животным в одном помещении, регулярные царапины на теле пациентки.
Самойленко 1.Г., Максимова С.М. Донецький нацюнальний медичний ун!верситет 1м. М. Горького
ДОБРОЯЮСНИЙ Л1МФОРЕТИКУЛЬОЗ (ХВОРОБА КОТЯЧО1 ПОДРЯПИНИ)
Резюме. У статп наведений опис доброяысного лiмфоретикульозу (хвороба котячо1 подряпини) у дiвчинки 11 ротв iз власного клшчного спостереження.
Ключовi слова: доброяшсний лiмфоретикульоз (хвороба котячо! подряпини), дни.
Список литературы
1. Сергиев В.П., Филатов Н.Н. Инфекционные болезни нарубеже веков. Осознание биологической угрозы. — М.: Наука, 2007. — 572 с.
2. Kahn L.H. Confronting zoonoses, linking human and veterinary medicine// Emerg. Infect. Dis. — 2006. — Vol. 12, № 4. — P. 556-561.
3. Rabinowitz P.M., Gordon Z, Odofin L. Pet-Related Infections// Am. Fam. Physician. — 2007. — Vol. 76, № 9. — Р. 1314-1322.
4. Руководство по инфекционным болезням / Под ред. Ю.В. Лобзина. — 3-е изд. — СПб.: Фолиант, 2003. — 1040с.
5. Тропические болезни / Под ред.omel B.B., Boulouis H.J., Maruyama S., Breitschwerdt Е.В. Bartonella spp. in pets and effect on human health // Emerg. Infect. Dis. — 2006. — Vol. 12, № 3. — Р. 389-394.
9. Kern P., Ammon А., Kron М. et al. Risk factors for alveolar echinococcosis in humans // Emerg. Infect. Dis. — 2004. — Vol. 10, № 12. — Р. 2088-2093.
10. Swanson S.J., Snider С, Braden C.R. et al. Multidrug-resis-tant Salmonella enterica serotype Typhimurium associated with pet rodents //New Engl. J. Med. — 2007. — Vol. 56. — P. 21-28.
11. Eliasson H, Lindback J., Nuorti J.P. et al. The 2000tularemia outbreak: a case-control study of risk factors in disease-endemic and emergent areas//Sweden. Emerg. Infect. Dis. — 2002. — Vol. 8, № 9. — P. 956-960.
12. Wong S.K., Feinstein L.H., Heidmann P. Healthy pets, healthy people// J. Am. Vet. Med. Assoc. — 1999. — Vol. 215. — Р. 335-338.
13. Hemsworth S., Pizer B. Pet ownership in immunocompromised childrena review of the literature and survey of existing guidelines // Eur. J. Oncol. Nurs. — 2006. — Vol. 10. — Р. 117-127.
Получено 22.05.10 □
Samoylenko I.G., Maksimova S.M. Donetsk National Medical University named after M. Gorky, Ukraine
BENIGN INOCULATION RETICULOSIS (CAT SCRATCH DISEASE)
Summary. In this article the own clinical observation of benign inoculation reticulosis (cat scratch disease) in 11-year-old girl of is described.
Key words: benign inoculation reticulosis (cat scratch disease), children.
| Автор: В. Жураковский, заместитель главного врача по МЭиР Нет лучше лекарства для снятия стресса и плохого настроения, чем общение с милыми домашними питомцами – кошками. Но иногда результатом подобного контакта является развитие специфического заболевания – фелиноза, передаваемого через укус или царапанье. Именно поэтому недуг часто именуют «болезнью кошачьей царапины». Вызывается фелиноз весьма необычным микроорганизмом – бартонеллой, которая сочетает в себе признаки, присущи как бактерии, так и вирусу. Почти у половины кошек этот возбудитель выявляется в крови, однако какие-либо симптомы болезни у животного отсутствуют. По мнению некоторых специалистов, бартонелла является естественным «обитателем» ротовой полости кошачьих, которые выделяют бактерию со слюной и мочой, а та, в свою очередь, попадает на их лапки. Вполне логично предположить, что заразиться фелинозом можно при укусе животного, а также через попадание слюны в глаз (на конъюнктиву) или на поврежденную кожу. Наиболее заразными являются котята, но следует помнить, что источником могут быть также собаки, обезьяны и грызуны. в то же время, лечить кошек как потенциальных источников инфекции бесполезно. Заболевание имеет длительное течение, сопровождается воспалением, а иногда и нагноением лимфатических узлов вблизи оцарапанного места. Царапина или место укуса кошки первые 3-10 дней заживает медленно и, как правило, не вызывает беспокойства. Через некоторое время (в среднем 7-14 суток) на месте царапины остается корочка и появляется сыпь в виде нескольких узелков размером от просяного зерна до горошины, которые не зудят и не болят. В последующем узелки на протяжении 1-3 недель нагнаиваются и самопроизвольно вскрываются, после чего место укуса становится практически незаметным. Именно в этот период времени бартонелла попадает в лимфатическое русло и улавливается регионарными лимфоузлами — своеобразными фильтрами, которые препятствуют дальнейшему распространению микроба. В зависимости от локализации укуса увеличиваются одна или несколько групп лимфатических узлов: локтевые, подмышечные, шейные, паховые… Размеры лимфоузлов достигают 5-10 см, они плотные и болезненные на ощупь, легко смещаемы и не спаяны как с кожей, так и между собой. Помимо местных проявлений, страдает и общее состояние человека: повышается температура тела, беспокоит головная боль, слабость, плохой сон, потливость, сердцебиение, ухудшается аппетит. Лимфоузлы остаются увеличенными до 3 месяцев, а в половине случаев нагнаиваются и самопроизвольно вскрываются с выделением густого гноя желто-зеленого цвета. На фоне ослабленного иммунитета у человека могут возникать осложнения со стороны печени, головного мозга и селезенки. Лечением и диагностикой фелиноза занимается врач-инфекционист. Специалист уже по внешнему виду может отличить болезнь кошачьей царапины от «обычного нагноения раны. Помимо сбора анамнеза и внешнего осмотра (контакт с кошкой, появление узелков), для подтверждения диагноза обычно требуются дополнительные исследования. Комплексная терапия заболевания подразумевает назначение антибактериальных и противовоспалительных лекарственных средств, анальгетиков, местное и физиотерапевтическое лечение. Разумеется при нагноении лимфоузлов не обойтись без хирургического вмешательства. Если вас поцарапала кошка, необходимо промыть ранку хозяйственным мылом под проточной водой, обработать 3% перекисью водорода, прижечь спиртовым раствором или бриллиантовым зеленым. Принимать антибиотики при этом нецелесообразно В подавляющем большинстве случаев фелиноз заканчивается полным выздоровлением. В этой ситуации очень важно своевременно обратиться к врачу.
|
Подразделение по борьбе со вспышками заболеваний | Болезнь кошачьих царапин
Болезнь кошачьих царапин
Болезнь кошачьих царапин (CSD) — необычное заболевание, которое может передаваться людям от кошек. Возбудителем болезни кошачьих царапин является риккетсиозный (бактериоподобный) организм под названием Bartonella henselae . Зараженные кошки могут передавать болезнь людям, даже если кошки не проявляют никаких признаков или симптомов болезни. Котята младше одного года с большей вероятностью несут B.henselae . Примерно 40% популяции кошек являются носителями B. henselae.
- Домашние кошки
Сначала царапина или укус будут красными и болезненными, но без гноя. Позже рана превращается в волдырь, который разрывается. Затем язва высыхает и заживает в течение 1-3 недель. В течение 2 недель после царапины ближайшие к месту царапины лимфатические узлы могут опухнуть. Обычно присутствует лихорадка. Другие симптомы включают усталость, потерю аппетита, слабость, озноб, боли и общее чувство недомогания.
Симптомы обычно появляются через 3–14 дней после того, как зараженная кошка поцарапала или укусила.
Вы можете получить болезнь кошачьих царапин, если инфицированные кошки (обычно котята) укусят или поцарапают дрессировщик. Вы также можете получить его, когда зараженная кошка вылизывает открытую царапину или рану.
Сначала царапина или укус будут красными и болезненными, но без гноя. Позже рана превращается в волдырь, который разрывается. Затем язва высыхает и заживает в течение 1-3 недель.В течение 2 недель после царапины ближайшие к месту царапины лимфатические узлы могут опухнуть. Обычно присутствует лихорадка. Другие симптомы включают усталость, потерю аппетита, слабость, озноб, боли и общее чувство недомогания.
Увеличение лимфатического узла в подмышечной впадине и кошачья царапина на руке
Обратитесь к врачу, если вы получили рану от кошки и подозреваете, что у вас жар от кошачьих царапин. Люди проходят тестирование на CSD только тогда, когда заболевание является тяжелым и когда врач подозревает, что симптомы соответствуют критериям.Ваш врач может назначить анализы, чтобы определить, есть ли у вас CSD. Ваш ветеринар скажет вам, нужно ли обследовать вашу кошку.
Болезнь у людей обычно не тяжелая. Большинство случаев разрешаются самостоятельно без лечения в течение 2–3 месяцев. Однако при более тяжелых или повторяющихся инфекциях могут возникнуть осложнения, и врач может назначить антибиотики для лечения заболевания.
В настоящее время у CSD нет вакцины. В целом 2-6% людей являются носителями антител к B.henselae , что указывает на то, что они подвергались воздействию бактерий в какой-то момент своей жизни.
Риск лихорадки от кошачьих царапин возможен для людей, контактирующих с котятами или кошками, инфицированными этой бактерией.
Принять меры по ограничению контакта домашних кошек с организмом, например, держать кошек в помещении и применять меры по борьбе с блохами;
- Уменьшите контакт с котятами и действия, которые могут привести к царапинам или укусам.
- Незначительные царапины и укусы кошек немедленно промыть водой с мылом.
- В случае более тяжелых ран проконсультируйтесь с врачом.
- Мойте руки водой с мылом после игры с кошками
- Применяйте к кошкам средства от блох, одобренные вашим ветеринаром, по рекомендованному графику
- Часто пылесосьте дом
- При необходимости обратиться в компанию по борьбе с вредителями
- Держите кошачьи когти подстриженными
- Держите кошек в помещении
Не делать:
- Поиграйте со своими домашними животными, потому что они могут поцарапать и укусить.
- Позвольте кошкам зализать ваши открытые раны.
- Погладьте или потрогайте бездомных или диких кошек.
Государственный департамент здравоохранения штата Гавайи Информационный бюллетень о болезни кошачьих царапин (PDF)
Healthy Pets Healthy People, Болезнь кошачьих царапин — CDC
Для медицинских работников — инфекция Bartonella (болезнь кошачьих царапин, окопная лихорадка и болезнь Карриона) (CDC)
Для ветеринаров — инфекция Bartonella (болезнь кошачьих царапин, окопная лихорадка и болезнь Карриона) »
Последние отзывы: июль 2019 г.
Информационный бюллетень о болезни кошачьих царапин
Пересмотрено 10/2013
Загрузите версию этого документа для печати:
Информационный бюллетень о болезни кошачьих царапин (PDF)
Что такое болезнь кошачьих царапин?
Болезнь кошачьих царапин (CSD) — это необычная инфекция, вызываемая бактериями Bartonella henselae. Обычно людей, которые заболевают CSD, перед тем, как они заболеют, кусает или царапает кошка. У большинства здоровых людей симптомы отсутствуют, но у людей с легкой инфекцией обычно выздоравливает без какого-либо лечения.
Каковы симптомы CSD?
Симптомы включают:
- Увеличение лимфатических узлов рядом с местом укуса или царапины
- лихорадка
- головная боль
- усталость
- плохой аппетит
- гнойничок на коже в месте укуса или царапины; обычно развивается за 1-2 недели до того, как лимфатические узлы начнут увеличиваться
Симптомы обычно появляются через 3–14 дней после укуса или царапины инфицированной кошкой.
Люди с ослабленной иммунной системой из-за болезни или приема лекарств с большей вероятностью будут иметь осложнения от CSD. Эти осложнения встречаются редко и включают окулогландулярный синдром Парино, глазную инфекцию, которая вызывает воспаление зрительного нерва и может привести к слепоте, и бациллярный ангиоматоз, системное заболевание, характеризующееся поражениями кожи, слизистых оболочек, печени, селезенки и других органов.
Как лечится CSD?
Антибиотики могут использоваться для ускорения выздоровления в случаях острого или тяжелого заболевания, но большинству людей лечение не требуется.Выздоровление наступает самопроизвольно в течение 2-4 месяцев.
Как диагностируется CSD?
Диагноз ставится на основании соответствующей истории воздействия, симптомов и анализа крови, который может обнаружить антитела к B. henselae.
Могу ли я получить CSD от моей кошки?
Да, от вашей кошки можно получить CSD. Большинство людей получают CSD от кошачьих укусов или царапин. Котята с большей вероятностью будут инфицированы и, следовательно, способны передать бактерии человеку, чем взрослые кошки.Кошки являются естественным резервуаром для бактерий, вызывающих CSD, и, как правило, не проявляют никаких признаков болезни. Поэтому невозможно узнать, какие кошки могут передавать вам CSD.
Блохи несут ответственность за передачу B. henselae между кошками, и считается, что передача вируса человеку происходит через заражение укусов или царапин экскрементами блох. Передача CSD от человека к человеку отсутствует.
Как я могу уменьшить свои шансы заразиться CSD от моей кошки?
- Отличная борьба с блохами и клещами
- Избегайте грубых игр с кошками
- Если у вас открытая рана, не позволяйте кошке лизать ее
- Тщательно промойте место укуса или царапины водой с мылом
- Принять или купить здоровых кошек без блох
Болезнь кошачьих царапин | DermNet NZ
Автор: Ванесса Нган, штатный писатель, 2003 г.
Что такое болезнь кошачьих царапин?
Болезнь кошачьих царапин — это бактериальная инфекция, поражающая лимфатические узлы. Это также известно как лихорадка кошачьих царапин или подострый региональный лимфаденит.
Что вызывает болезнь кошачьих царапин и кто ею болеет?
Пациенты с болезнью кошачьих царапин обычно страдали от царапины или укуса кошки или котенка, инфицированных бактериями Bartonella henselae, распространенной инфекцией у молодых кошек. Он также известен как Rochalimaea henselae.Бактерии передаются от кошки к кошке через блох. При отсутствии блох инфицированная кошка не может передать инфекцию неинфицированным кошкам. Бактерии присутствуют в слюне, отложенной в шерсти и когтях кошек.
К людям, подверженным риску возникновения лихорадки кошачьих царапин, относятся:
- Владение кошкой младше 12 месяцев
- Зараженный котенок лизнул, укусил или поцарапал его
- Погладить зараженную кошку
- Наличие хотя бы одного котенка или кошки с блохами.
Лихорадка кошачьих царапин может возникнуть у людей любого возраста, но чаще всего встречается у детей и подростков.80% пациентов с болезнью кошачьих царапин моложе 21 года.
Каковы клинические признаки болезни кошачьих царапин?
На месте контакта со слюной инфицированной кошки появляется небольшое красное приподнятое пятно. Это превращается в заполненный жидкостью волдырь, который позже образует твердую язву. Обычно это заживает без рубцов в течение нескольких дней или месяцев. Его часто принимают за укус насекомого. Большинство из них находится на руках, лице или шее, поскольку люди часто держат котят близко к груди и лицу.
Ближайшие лимфатические узлы становятся опухшими и болезненными, чаще всего на голове, шее и подмышках. Это известно как региональная лимфаденопатия. Лимфатические узлы могут увеличиваться до 10-12 см в первые две недели заболевания. Во время опроса пациенты часто вспоминают, как кошка их лизала, кусала или царапала в течение предыдущей недели.
Около 50% пациентов будут испытывать дополнительные признаки и симптомы, в том числе:
- лихорадка
- недомогание / утомляемость
- головная боль
- тошнота и рвота
- боль в горле
- сыпь
- боли в животе
- Конъюнктивит
Менее распространенные проблемы возникают примерно у 10% пациентов.К ним относятся:
- Окулогландулярный синдром Парино (POS), характеризующийся воспаленной шишкой в глазу и опухшими лимфатическими узлами перед соседним ухом
- Бациллярный ангиоматоз (инфицирование сосудов)
- Бациллярный гепатит и сплен (инфекция печени и селезенки)
- узловатая эритема (красные шишки на голенях)
- сепсис (инфекция, распространяющаяся через кровоток)
- Энцефалопатия (инфекция головного мозга)
- Бактериальный эндокардит (инфекция клапана сердца)
Энцефалопатия — необычное осложнение болезни кошачьих царапин, которое возникает через одну-шесть недель после увеличения лимфатических узлов.Резкие симптомы лихорадки, судорог и комы могут пугать. После госпитализации и приема высоких доз антибиотиков большинство пациентов полностью выздоравливает.
Как диагностируется болезнь кошачьих царапин?
Диагноз основывается на наличии трех из четырех следующих критериев:
- Контакт с кошкой и наличие царапины или поражения на коже, глазу или слизистых оболочках
- Регионарная лимфаденопатия после исключения всех других возможных причин
- Кожная проба на болезнь кошачьих царапин положительная
- суггестивная биопсия кожи или лимфатического узла
Как лечится болезнь кошачьих царапин?
Лечение неосложненной болезни кошачьих царапин остается спорным вопросом.Поскольку это доброкачественное и самоограничивающееся состояние, при котором большинство случаев регионарной лимфаденопатии разрешается спонтанно в течение двух-четырех месяцев, специального лечения обычно не требуется. Однако некоторые исследования показывают, что некоторые антибиотики, включая доксициклин, эритромицин, гентамицин, рифампицин, триметоприм + сульфаметоксазол и ципрофлоксацин, могут значительно сократить продолжительность лимфаденопатии. Антибиотики рекомендованы пациентам с тяжелыми или стойкими симптомами болезни кошачьих царапин.
В редких случаях большие лимфатические узлы, заполненные гноем, могут сохраняться от одного до трех лет. Гной может потребоваться повторно через иглу. Боль и жар можно контролировать, увеличивая потребление жидкости и парацетамола. Теплые влажные компрессы на пораженные лимфатические узлы могут уменьшить отек и болезненность.
Список литературы
Учебник дерматологии. Эд Рук А., Уилкинсон Д.С., Эблинг FJB, Чемпион Р.Х., Бертон Д.Л. Четвертое издание.Научные публикации Блэквелла.
В DermNet NZ
Другие веб-сайты
Книги о кожных заболеваниях
См. Книжный магазин DermNet NZ.
Болезнь кошачьих царапин. Информация о CSD. Пациент
Введение
[1]Болезнь кошачьих царапин — это инфекция, вызванная царапиной кошки (обычно котенка) организмом Bartonella henselae , ранее известной как Rochalimaea henselae . Также были замешаны укусы собак и обезьян, а также булавки, шипы и занозы.Клещи, укусы и передача от человека к человеку подозревались в качестве потенциальных источников, но ни один из них не был доказан.
Другие представители вида Bartonella могут вызывать лихорадку Оройя и окопную лихорадку. См. Дополнительную информацию в отдельной статье о бартонеллезе.
Эпидемиология
[2]- Заболеваемость носит сезонный характер с пиками осенью и зимой, что может быть объяснено особенностями размножения кошек или приобретением домашних животных в это время года.
Презентация
[1]- Большинство пациентов (> 90%) обращаются с одним или несколькими эритематозными поражениями на месте прививки через 3–12 дней после царапины кошкой, скорее всего, котенком с блохами.
- Поражение обычно представляет собой покрытую коркой папулу или, реже, пустулу.
- Через одну-три недели после появления первичного поражения появляется регионарная лимфаденопатия, обычно рядом с местом прививки. Лимфаденопатия присутствует у 90% пациентов, в первую очередь поражая подмышечные узлы, за которыми следуют шейные и паховые области.Узлы часто болезненны и нагнаиваются самопроизвольно в 25-30% случаев.
- Более чем в половине случаев в одном исследовании лимфаденопатия сопровождалась системными симптомами. [3] Они могут включать лихорадку, недомогание, головную боль и анорексию и часто возникают у пациентов с ослабленным иммунитетом.
- Бациллярный ангиоматоз может возникать у пациентов с ослабленным иммунитетом (например, СПИД) и представляет собой тяжелую системную форму заболевания. Он может повредить любую ткань, особенно кожу, представив папулы, узелки или ангиоматозные опухоли. [4]
- Сообщалось о случае асептического менингита, связанного с болезнью кошачьих царапин. У всех пациентов с асептическим менингитом с регионарной лимфаденопатией следует выяснить контактные данные кошки в анамнезе. [5]
Атипично также может произойти следующее: [1]
- Измененное психическое состояние, спутанность сознания (энцефалопатия).
- Длительная лихорадка.
- Жалобы органов дыхания (атипичный пневмонит).
- Миелит, параплегия, церебральный артериит. [6]
- Боль в суставах (артрит, синовит).
- Боль в спине (редко). [7]
- Окулогландулярный синдром Парино — на него приходится до 20% сообщений о инфекции B. henselae . Прививка осуществляется через прямой зрительный контакт и характеризуется односторонним гранулематозным конъюнктивитом с ипсилатеральным гнойным преаурикулярным лимфаденитом.
- Нейроретинит — встречается примерно у 2% пациентов. Пациенты имеют одностороннюю или двустороннюю острую потерю зрения.Фундаментальные признаки включают дискретные белые поражения сетчатки / хориоидеи, отек диска зрительного нерва, окклюзию макулы и ветвей вены сетчатки (в порядке частоты). [8]
- Боль в животе — может возникать при ассоциированном гепатите / сплене, гранулематозном состоянии, которое самоограничивается (гепатоспленочная гранулематозная болезнь).
- Другие редкие состояния:
- Остеолитические поражения [9]
- Узловатая эритема [10]
- Тромбоцитопеническая пурпура
Дифференциальный диагноз
[1]Список дифференциальных диагнозов длинный. поскольку он может включать все известные причины лимфаденопатии.В зависимости от истории воздействия или поездок в эндемичные районы краткий список может включать:
Другие проблемы, которые, возможно, необходимо учитывать, включают: атипичную микобактериальную инфекцию, лимфому, сосудистые заболевания коллагена, хроническую гранулематозную болезнь, пиогенный лимфаденит, гистоплазмоз, споротрихоз.
Исследования
[1]- Гематология . Это может выявить умеренный лейкоцитоз и повышенную скорость оседания эритроцитов (СОЭ), но они неспецифичны и не имеют большого значения.
- Серология . Титры иммуноглобулина G (IgG) будут повышаться при острой инфекции, хотя пациенты могут уже иметь высокие уровни при поступлении. Титры выше 1:64 подтверждают диагноз:
- Непрямые флуоресцентные антитела (IFA) к Bartonella spp. Это высокочувствительный и специфический тест, хотя они не позволяют отличить B. henselae от B. quintana (организм, вызывающий окопную лихорадку), городской тип которого иногда наблюдается у бездомных.Это расследование в настоящее время одобряет HPA.
- Тестирование материала биопсии лимфатических узлов с помощью полимеразной цепной реакции (ПЦР) . Это улучшило чувствительность обнаружения.
- Другие тесты, которые могут быть показаны в определенных клинических ситуациях, включают:
- Гистопатология лимфатических узлов . Это может быть полезно для дифференциации различных причин лимфаденопатии. Его можно дополнительно улучшить, комбинируя с иммунофлуоресцентными методами.
- Анализ спинномозговой жидкости . Это может быть выполнено для исключения других причин энцефалита. Результаты обычно нормальны, но могут указывать на повышенный уровень белка или умеренный плеоцитоз.
- Электроэнцефалограмма (ЭЭГ) . Это может демонстрировать диффузное замедление у пациентов с энцефалопатией, которое проходит с клиническим выздоровлением.
- Обработка изображений . Все более неоднородное проявление болезни кошачьих царапин означает, что визуализация все чаще используется в диагностике.Ультразвук, МРТ или КТ могут быть подходящими для обнаружения типичных поражений низкой плотности в печени, селезенке и лимфатических узлах, особенно при подозрении на туберкулез или злокачественное новообразование. [11]
Ведение
[1]- При необходимости следует проводить поддерживающую терапию жаропонижающими и анальгетиками, а местное тепло может облегчить боль увеличенных лимфатических узлов.
- Аспирация колеблющихся болезненных узлов может помочь облегчить боль, но следует избегать разрезов и дренирования, так как при этом могут остаться рубцы и свищи.Однако меньшинство пациентов может нуждаться в хирургическом лечении.
- Состояние обычно проходит самостоятельно у иммунокомпетентных пациентов, и у большинства пациентов лимфатические узлы постепенно регрессируют в течение недель или месяцев без необходимости в антибиотиках.
- Однако антибиотики показаны пациентам с ослабленным иммунитетом и в атипичных случаях, сопровождающихся тяжелыми или системными заболеваниями. Триметоприм-сульфаметоксазол, ципрофлоксацин или азитромицин используются в качестве первой линии, а гентамицин предназначен для тяжелобольных пациентов.
- Пациенты должны наблюдаться через 2-6 месяцев для подтверждения исчезновения симптомов.
Прогноз
[1]Полное выздоровление обычно происходит через 2-5 месяцев. В редких случаях наблюдается тяжелое поражение печени или неврологии, в этом случае могут развиться гранулематозный гепатит, нейроретинит и периферический неврит. Состояние более тяжелое у пациентов с ослабленной иммунной системой.
Профилактика
Рекомендации по профилактике болезни кошачьих царапин включают:
- Неусыпное избавление кошек от блох. [12]
- Как избежать травм от кошек, особенно котят. Кошачьи царапины и укусы следует смывать немедленно, нельзя позволять кошкам зализывать открытые раны. [13]
Скелетно-мышечные проявления болезни кошачьих царапин | Клинические инфекционные болезни
Аннотация
Справочная информация. Скелетно-мышечные проявления (ММ) считаются редкими при болезни кошачьих царапин (CSD) и недостаточно охарактеризованы.Мы стремились изучить ММ ЦД.
Методы. Наблюдательное исследование, проводившееся в течение 11 лет, выявило пациентов с CSD на основе совместимых клинических проявлений и подтверждающих серологических тестов или результатов ПЦР для Bartonella henselae. Пациентов с CSD, у которых были ММ (т.е. миалгия, артрит, артралгия, тендинит, остеомиелит и невралгия), сравнивали с пациентами с CSD, у которых не было ММ (контрольные субъекты).
Результаты. Из 913 пациентов с CSD 96 (10,5%) имели ММ. Миалгия (у 53 пациентов [5,8%]) часто была тяжелой, со средней продолжительностью 4 недели (диапазон 1-26 недель). Артропатия (артралгия и / или артрит; у 50 пациентов [5,5%]) возникла в основном в средних и крупных суставах и была классифицирована как умеренная или тяжелая у 26 пациентов со средней продолжительностью 5,5 недель (диапазон 1-240 недель). . У 7 пациентов симптомы сохранялись ≥1 года; У 5 развилось хроническое заболевание. Тендинит, невралгия и остеомиелит наблюдались у 7, 4 и 2 пациентов соответственно.Пациенты с ММ были значительно старше пациентов в контрольной группе (средний возраст 31,5 года по сравнению с 15,0 года; P <0,001). В многофакторном анализе возраст> 20 лет был связан с любым ММ (относительный риск [ОР], 4,96; 95% доверительный интервал [ДИ], 2,79–8,8), миалгией (ОР, 4,69; 95% ДИ, 2,22–9,88) и артропатия (ОР 11,0; 95% ДИ 4,3–28,2). Артропатия также была связана с женским полом (ОР 1,89; 95% ДИ 1,01–3,52) и узловатой эритемой (ОР 4,07; 95% ДИ 1,38–12.02).
Выводы. ММ CSD встречаются чаще, чем считалось ранее, и поражают одну десятую пациентов с CSD. ММ встречаются в основном у пациентов в возрасте> 20 лет и могут быть тяжелыми и продолжительными. Остеомиелит, наиболее известная ММ КБС, на самом деле является самым редким.
Болезнь кошачьих царапин (CSD) — это глобально эндемичный и относительно распространенный зооноз. Примерно 10% пациентов с CSD нуждаются в госпитализации [1]. CSD — это обычно заболевание детей и подростков, при этом большинство пациентов находятся в возрасте <21 года [2, 3].Основным этиологическим агентом является Bartonella henselae. Заболевание обычно развивается после контакта, в частности от царапины или укуса, с кошкой, особенно с котенком, но другие животные, такие как собаки, считаются возможными резервуарами болезни [2, 4, 5]. Типичный CSD, который встречается примерно в 90% случаев, характеризуется подострым региональным лимфаденитом, которому часто предшествует кожное первичное поражение, и в половине случаев CSD ассоциируется с системными симптомами, такими как лихорадка, недомогание. , усталость и ночная потливость.Это представление может имитировать злокачественный процесс [6–8] и часто приводит к дорогостоящим, ненужным и инвазивным оценкам. Поскольку B. henselae редко выделяется от пациентов с CSD, лабораторное подтверждение клинического диагноза основывается на результатах серологического тестирования или ПЦР, проведенных на образцах ткани или гноя, взятых из пораженных лимфатических узлов. Типичный CSD обычно проходит спонтанно в течение 2–4 месяцев. Ценность противомикробной терапии сомнительна.
Примерно у 10% пациентов с CSD развиваются экстранодальные проявления, в совокупности обозначаемые как атипичные CSD.К атипичным заболеваниям относятся окулогландулярный синдром Парино, нейроретинит, энцефалит, узловатая эритема, гепатит, легочный узелок и другие [4]. Остеомиелит — хорошо известное, но нечастое атипичное проявление CSD [9]. Другие скелетно-мышечные проявления (ММ) считаются крайне редкими при CSD, и лишь в нескольких отчетах о случаях описываются пациенты с артропатией [10–14]; В одном исследовании 1987 г. участвовали пациенты с системным и тяжелым CSD, 8 из которых страдали артропатией и миалгией [15].Комплексное исследование ММ CSD никогда не проводилось.
Недавно мы сообщили о 24 пациентах (2,9%) с артритом и артралгией среди когорты из 841 пациента с CSD [16]. Поскольку CSD-ассоциированная артропатия не была охарактеризована до нашего отчета, мы использовали строгое определение случая, чтобы включить только пациентов с артропатией, которые значительно ограничивали повседневную активность. Клиническая картина и характеристики менее тяжелых форм артропатии и других ММ CSD остались неизученными.Целью данного исследования было описать и охарактеризовать весь спектр ММ, связанных с CSD.
Методы
Пациенты. Лаборатория молекулярной биологии инфекционных заболеваний им. Бернарда Придана при Тель-Авивском медицинском центре Сураски (Тель-Авив, Израиль) действует как национальная справочная лаборатория для диагностики инфекции Bartonella в целом и особенно в контексте CSD . Все клинические образцы от пациентов с подозрением на инфекцию Bartonella из Израиля отправляются в эту лабораторию для диагностической оценки.В течение периода 1991–2002 гг. В лабораторию были отправлены клинические образцы (образцы сыворотки для серологического тестирования и образцы тканей или гноя для ПЦР-анализа) от> 5000 пациентов с подозрением на CSD. Для целей этого исследования пациент с клиническими проявлениями, которые соответствовали CSD, и у которого был положительный результат серологического теста на антитела против B. henselae (IgM и / или IgG) или положительный результат ПЦР для B. ДНК .henselae при отсутствии другого диагноза получила диагноз CSD.На основании этого определения у 913 пациентов был обнаружен CSD. Из 913 пациентов с CSD у 895 образцы были проанализированы серологическим тестированием; 83% и 51% этих пациентов имели антитела против B. henselae IgG и против B. henselae IgM, соответственно. ПЦР, проведенная в основном на образцах ткани лимфатических узлов или аспиратов гноя, выявила ДНК B. henselae у 148 (89,7%) из 165 пациентов. Направляющего врача в сообществе или больнице попросили заполнить анкету с демографическими, эпидемиологическими и клиническими данными.Когда данные были неполными, обращались к лечащему врачу для получения недостающей информации. Кроме того, с пациентом и / или его семьей связывались для получения данных, которые не были доступны лечащему врачу. Дополнительные данные были получены из медицинских карт госпитализированных пациентов и из лабораторий патологии и микробиологии. Все клинические и лабораторные данные регистрировались как в структурированных анкетах, так и в электронных таблицах. В этой базе данных был проведен поиск пациентов с CSD, у которых были ММ, определяемые как миалгия, артралгия, артрит, тендинит, боль в спине, невралгия или остеомиелит.Диагноз ММ был в основном основан на клинической оценке лечащим врачом или специалистом по инфекционным заболеваниям в больнице, ревматологом или ортопедом, за исключением диагноза остеомиелита, который был подтвержден сканированием костей и другими методами визуализации. Пациенты с болью или ограничением движений в суставе, прилегающем к воспаленному лимфатическому узлу (например, болезненное плечо в результате подмышечного лимфаденита), не считались истинными ММ. Пациенты с CSD, у которых были MM, составляли группу исследования, а пациенты с CSD, у которых не было MM, служили в качестве контрольных субъектов.Среди 96 пациентов с ММ, которые были идентифицированы в этом исследовании, данные о 24 пациентах с артропатией были ранее частично опубликованы нами [16].
Дизайн исследования. Протокол исследования был одобрен наблюдательным советом учреждения в Тель-Авивском медицинском центре Сураски (Тель-Авив, Израиль). Пациенты с CSD, у которых были MM, были идентифицированы и сравнены с контрольными субъектами. Сравнения проводились между следующими 3 группами пациентов: пациенты с CSD, у которых была любая ММ, пациенты с CSD, у которых была миалгия, и пациенты с CSD, у которых была артропатия.Пациенты с артропатией (артритом и / или артралгией) были дополнительно разделены на 3 группы в зависимости от тяжести симптомов следующим образом: значительная дисфункция пораженного сустава, препятствующая повседневной деятельности, например, неспособность ходить, или состояние, требующее госпитализации. были определены как тяжелая артропатия; Умеренная артропатия определялась как боль в суставах, которая значительно ограничивала, но не препятствовала повседневной активности, тогда как артропатия, не ограничивающая повседневную активность, определялась как легкая артропатия.Для изучения естественного течения ММ CSD с пациентами с ММ связывались по телефону, и пациенты с ММ с симптомами во время телефонного интервью были приглашены для дальнейшей оценки. Всем пациентам с активными ММ была проведена ортопедическая и / или ревматологическая консультация. Пациенты со стойкими симптомами наблюдались в течение ≥12 месяцев.
Лабораторные испытания. ИФА для выявления антител IgM и IgG к B. henselae , а также ПЦР образцов ткани лимфатических узлов или аспирата гноя были выполнены и интерпретированы, как описано в других источниках [17, 18].
Статистический анализ. Три группы пациентов с CSD (у которых были какие-либо MM, артропатия или миалгия) сравнивали с контрольной группой пациентов с CSD, у которых не было MM. Были выполнены как одномерный, так и многомерный анализ логистической регрессии. Для последнего использовалось несколько методов отбора, включая прямой выбор отношения правдоподобия, обратное исключение и все переменные в модели. Качество подгонки моделей оценивалось с использованием расчетной площади под кривой рабочих характеристик приемника.Различия между группами анализировали с использованием критерия χ 2 или точного критерия Фишера для категориальных переменных и теста Стьюдента t или теста Манна-Уитни U для непрерывных переменных. Двустороннее значение P <0,05 считалось статистически значимым. Статистический анализ проводился с использованием SPSS версии 11.0 (SPSS).
Результаты
Клинические данные. ММ выявлено в 96 (10.5%) из 913 пациентов с CSD и представлены в таблице 1. Диагноз CSD был подтвержден у этих 96 пациентов серологическим тестированием (95 пациентов [99%]) и / или ПЦР (12 пациентов [12,5%]). В таблице 2 приведены отдаленные результаты наблюдения. Генерализованная миалгия была наиболее частой ММ, встречающейся у 53 пациентов. У 50 из 53 пациентов была региональная лимфаденопатия; у остальных 3 пациентов в анамнезе был тесный контакт с кошкой, у 3 из которых была лихорадка, а у 2 — нейроретинит, соответствующий CSD. Средняя продолжительность миалгии составляла 4 недели, у некоторых пациентов миалгия длилась несколько месяцев.Миалгия часто была тяжелой и приводила к инвалидности, иногда описывалась как «ужасная мышечная боль» и возникала как у лихорадочных (67,3%), так и у афебрильных (32,7%) пациентов ( P = 0,078). Все пациенты с миалгией выздоровели. Артропатия возникла у 50 пациентов. Средняя продолжительность артрита и артралгии составляла 9 недель и 6 недель соответственно; однако 7 пациентов страдали артропатией ≥1 года. Из 50 пациентов с артропатией 24 имели легкую артропатию, 12 — умеренную артропатию и 14 — тяжелую артропатию со средней продолжительностью симптомов 4.5 недель (диапазон от 1 до 52 недель), 7,5 недель (от 1 до 160 недель) и 11,5 недель (диапазон от 1 до 240 недель), соответственно. Продолжительность симптомов у пациентов с легкой артропатией была значительно короче, чем у пациентов с умеренным и тяжелым заболеванием вместе взятым ( P = 0,007). Не было значительных различий в возрастном распределении среди пациентов с легким заболеванием и пациентов с умеренным и тяжелым заболеванием. Пять пациентов с артропатией не выздоровели после периода последующего наблюдения в течение 30 месяцев и считались имеющими хроническое заболевание.Подробное клиническое описание этих 5 пациентов было опубликовано ранее [16]. Распределение пораженных суставов и тип артропатии представлены в таблице 3. Крупные и средние суставы, особенно колени, лодыжки и запястья, поражались чаще, чем мелкие суставы кистей и стоп. Половина задействованных суставов были несущими. Распределение пораженных суставов было одинаковым во всех трех категориях артропатии. Из 7 пациентов с тендинитом у 5 был тендинит ахиллова сухожилия (у 4 — двусторонний тендинит, у 1 — односторонний тендинит), у 1 — тендинит правой длинной головки двуглавой мышцы, и у 1 — тендинит разгибателей правого запястья.В отличие от других пациентов с тендинитом, у последнего тендинит не исчез, а превратился в хроническое состояние с рецидивирующими обострениями. Ни один из пациентов с тендинитом не получал хинолоны до начала тендинита. У всех 4 пациентов с невралгией была ассоциированная лимфаденопатия по ходу пораженного нерва; 3 пациента с невралгией срединного нерва имели ипсилатеральную эпитрохлеарную лимфаденопатию, а 1 пациент с невралгией плечевого сплетения имел увеличенный лимфатический узел на ипсилатеральном основании шеи.У двух пациентов был остеомиелит, в том числе у 9-летнего мальчика с остеомиелитом пястной кости, случай которого описан в другом месте [5], и у 8-летнего мальчика с остеомиелитом позвоночника и ребер.
Таблица 1
Скелетно-мышечные проявления (ММ) у 96 пациентов с болезнью кошачьих царапин (CSD).
Таблица 1
Скелетно-мышечные проявления (ММ) у 96 пациентов с болезнью кошачьих царапин (CSD).
Таблица 2
Клиническое наблюдение за пациентами с болезнью кошачьих царапин, у которых были скелетно-мышечные проявления (ММ).
Таблица 2
Клиническое наблюдение за пациентами с болезнью кошачьих царапин, у которых были скелетно-мышечные проявления (ММ).
Таблица 3
Распределение 141 пораженного сустава среди 36 пациентов с болезнью кошачьих царапин, страдающих артропатией.
Таблица 3
Распределение 141 пораженного сустава среди 36 пациентов с болезнью кошачьих царапин, страдающих артропатией.
Одномерный анализ. Было обнаружено, что любая ММ, миалгия и артропатия чаще встречаются у пожилых пациентов с CSD (таблица 4).Средний возраст пациентов с CSD, страдающих ММ, миалгией или артропатией, составлял 32,5 года (диапазон от 3 до 80 лет), 37 лет (диапазон от 3 до 80 лет) и 31,5 года (диапазон от 5 до 78 лет). соответственно, по сравнению с 15 годами (диапазон от 1 до 89 лет) в контрольной группе ( P <0,001). Хотя 83%, 82% и 90% пациентов с CSD, у которых была ММ, миалгия и артропатия, соответственно, были ≥20 лет, только 43% контрольной группы были ≥20 лет ( P <0,001). Было обнаружено, что женский пол и узловатая эритема значимо связаны с пациентами с CSD, у которых был любой MM ( P =.049 и P = 0,017 соответственно) и пациентов с CSD, страдающих артропатией ( P = 0,022 и P <0,001, соответственно). Лимфаденопатия головы и шеи выявлялась реже у пациентов с CSD, у которых были какие-либо MM ( P <0,001), миалгия ( P = 0,001) и артропатия ( P = 0,04) по сравнению с контрольная группа. Другие переменные, включая контакт с кошкой в анамнезе (90,2% всех пациентов с CSD), лимфаденопатию (93,6%), лихорадку (55.6%), поражение первичной инокуляции (37,9%), нейроретинит (5,2%), результаты тестов аномальной функции печени (2,1%), неврологические проявления (1%) и лечение антибиотиками (69,5%), существенно не различались между 3 группы пациентов и контрольная группа.
Таблица 4
Одномерный анализ, включающий переменные, связанные с скелетно-мышечными проявлениями (ММ) у пациентов с болезнью кошачьих царапин (CSD).
Таблица 4
Одномерный анализ, включающий переменные, связанные с мышечно-скелетными проявлениями (ММ) у пациентов с болезнью кошачьих царапин (CSD).
Многомерный анализ. Результаты многомерного анализа представлены в таблице 5. Возраст> 20 лет оставался значимой независимой переменной во всех 3 группах пациентов. Было обнаружено, что расположение лимфаденопатии на голове и шее отрицательно связано с любыми ММ и миалгией (не с артропатией), а узловатая эритема и женский пол независимо и достоверно связаны с возникновением артропатии у пациентов с CSD. Площадь под кривой рабочей характеристики приемника равнялась 0.733, 0,742 и 0,802 для моделей любых ММ, миалгии или артропатии, соответственно, что указывает на умеренную или хорошую прогностическую способность моделей.
Таблица 5
Резюме многомерного анализа, включая только переменные, значимо связанные с какими-либо проявлениями опорно-двигательного аппарата (ММ), миалгией или артропатией у пациентов с болезнью кошачьих царапин.
Таблица 5
Резюме многомерного анализа, включающего только переменные, значимо связанные с любым скелетно-мышечным проявлением (ММ), миалгией или артропатией у пациентов с болезнью кошачьих царапин.
Обсуждение
Насколько нам известно, это первое комплексное исследование MM CSD. Мы обнаружили, что ММ не так редки, как можно было бы ожидать из очень немногих отчетов о случаях, которые были опубликованы за последние 57 лет, в течение которых CSD был признан синдромом [19]. Десять процентов из 913 пациентов с CSD имели ММ различной степени тяжести — пропорция, аналогичная доле всех атипичных проявлений CSD [2, 3].
Наши выводы основаны на большой базе данных, накопленной за 11 лет, с использованием строгого определения случая для CSD.Из 913 пациентов с CSD 90% имели контакт с кошками в анамнезе, 94% имели региональную лимфаденопатию, 38% имели первичные инокуляционные поражения, и все пациенты имели лабораторное подтверждение инфекции B. henselae , в основном серологическим тестированием. ИФА, использованный в этом исследовании для идентификации антител против B. henselae , ранее показал специфичность 98-99%, когда он использовался для исследования образцов от 84 пациентов с определенным CSD (подтверждено ПЦР, кожа тест или культура) и от здоровых контрольных субъектов [17].Эти результаты аналогичны результатам иммунофлуоресцентного анализа, используемого Центрами по контролю и профилактике заболеваний.
Наша база данных позволила нам охарактеризовать и определить частоту различных ММ CSD. Мы обнаружили, что остеомиелит, наиболее описанный и наиболее известный ММ CSD, на самом деле является самым редким MM и был обнаружен только у 0,2% из 913 исследуемых пациентов с CSD, по сравнению с 5,8% и 5,5% случаев миалгии. и артропатия соответственно. По-видимому, неостеомиелитические ММ CSD не очень хорошо распознаются врачами различных специальностей, потому что многие из наших пациентов с CSD, у которых была миалгия, артропатия или тендинит, изначально получали неправильный диагноз, особенно когда они были доминирующими проявлениями.За исключением остеомиелита, ММ, ассоциированные с CSD, не упоминались в учебниках по инфекционным заболеваниям или ортопедии [20-25], а основные обзоры по CSD либо вообще не сообщали о ММ [26], либо просто указывали наличие этих проявлений, не предоставляя любое описание [4, 27]. Кроме того, ММ встречались в основном у взрослых, причем около 80% пациентов были в возрасте 20–59 лет. Это резко контрастирует с пациентами с CSD, у которых не было MM, большинство из которых были детьми или подростками. Низкая частота ММ, ассоциированных с CSD, в педиатрической популяции, а также тот факт, что многие пациенты с CSD наблюдаются педиатрами, также могут объяснить отсутствие распознавания клиницистами ассоциированных с CSD ММ.
Миалгия была зарегистрирована у 53 наших пациентов и была признана клинически значимым проявлением CSD, часто с необычно тяжелым и длительным течением. Генерализованная миалгия продолжительностью 2–6 недель была ранее описана Margileth et al. [15] у 3 взрослых пациентов с тяжелой системной CSD. Миалгия не была связана с лихорадкой у одной трети наших пациентов, а у пациентов с лихорадкой и CSD миалгия сохранялась в течение нескольких недель после снижения температуры тела, в отличие от кратковременной миалгии, о которой часто сообщают в связи с большим количеством других инфекционных заболеваний с лихорадкой .Неясно, почему миалгия отрицательно связана с локализацией лимфаденопатии в области головы и шеи.
Артропатия была зарегистрирована у 50 наших пациентов, 24 из которых были недавно описаны нашей группой в другой статье [16]. Хотя у большинства из дополнительных 26 пациентов была менее тяжелая артропатия, характеристики пациентов с суставными проявлениями в настоящем и предыдущих исследованиях были очень похожи, что позволило установить артропатию как отдельное атипичное проявление CSD. Артропатия значительно чаще встречалась у пациентов женского пола в возрасте> 20 лет, была связана с узловатой эритемой, обычно возникала на ранних стадиях CSD, была в основном симметричной и поражала большие и средние суставы, при этом примерно половина пораженных суставов приходилась на несущие соединения.Клиническая классификация легкой, средней и тяжелой артропатии, связанной с CSD, хорошо коррелировала с продолжительностью симптомов и исходом. Ни у одного из пациентов с легкой артропатией не развилось хроническое заболевание.
Мы предполагаем, что невралгия, отмеченная у 4 наших пациентов с CSD, возникла в результате прямого сдавливания нерва увеличенным лимфатическим узлом. Об аналогичном наблюдении компрессионной невропатии сообщили Carithers et al. [28] у 3 взрослых с CSD, и другие формы неврита, связанного с CSD, такие как паралич периферического лицевого нерва [29], могут иметь различный патогенез.Хотя большинство пациентов в нашем исследовании получали противомикробную терапию, большая вариабельность типов антибиотиков и продолжительности терапии не позволила определить роль противомикробных препаратов в лечении ММ, ассоциированных с CSD.
Мы пришли к выводу, что миалгия, артралгия, артрит, тендинит и невралгия являются важными, но нераспознанными ММ CSD и должны быть включены в растущий список атипичных проявлений CSD, вызываемых B. henselae. Эти проявления часто тяжелые, с длительным течением и могут перерасти в хронические состояния.Ознакомление терапевтов, ортопедов, ревматологов и инфекционистов с ММ, ассоциированными с CSD, необходимо для того, чтобы поставить правильный диагноз пациентам с такими ММ, а также лучше охарактеризовать и изучить CSD.
Благодарности
Возможный конфликт интересов. Все авторы: без конфликтов.
Список литературы
1,,.Болезнь кошачьих царапин в США: анализ трех национальных баз данных
,Am J Public Health
,1993
, vol.83
(стр.1707
—11
) 2.Болезнь кошачьих царапин: обзор, основанный на исследовании 1200 пациентов
,Am J Dis Child
,1985
, vol.139
(стр.1124
—33
) 3,.Болезнь кошачьих царапин
,Infect Dis Clin North Am
,1987
, vol.1
(стр.575
—90
) 4,.Bartonella spp. как новые патогены человека
,Clin Microbiol Rev
,1997
, vol.10
(стр.203
—19
) 5,,,.Болезнь кошачьих царапин, остеомиелит от собачьей царапины
,J Bone Joint Surg Br
,1998
, vol.80
(стр.766
—7
) 6,,,.Болезнь кошачьих царапин, имитирующая лимфому
,J Comput Assist Tomogr
,1996
, vol.20
(стр.165
—6
) 7,,, et al.Болезнь кошачьих царапин, имитирующая злокачественный процесс грудной стенки с сопутствующим остеомиелитом
,Scand J Infect Dis
,2003
, vol.35
(стр.433
—5
) 8,,.Болезнь кошачьих царапин: ортопедические проявления
,Orthop Rev
,1992
, vol.21
(стр.55
—9
) 9,,,.Вертебральный остеомиелит, связанный с болезнью кошачьих царапин
,Clin Infect Dis
,1999
, vol.28
(стр.1310
—2
) 10,.Болезнь кошачьих царапин с артропатией лодыжек
,J R Soc Med
,1989
, vol.82
(стр.499
—500
) 11,.Реактивный артрит у пациента с болезнью кошачьих царапин
,Postgrad Med J
,1994
, vol.70
стр.147
12,,.Bartonella henselae Инфекция, имитирующая системный ювенильный хронический артрит у девочки 2 1/2 лет
,J Rheumatol
,1996
, vol.23
(стр.1263
—5
) 13,,,,.[Реактивный артрит после укуса кошки: редкое проявление болезни кошачьих царапин — случай и обзор]
,Z Rheumatol
,1998
, vol.57
(стр.159
—63
) 14« и др.Ревматические проявления инфекции Bartonella у 2 детей
,J Rheumatol
,2002
, vol.29
(стр.184
—6
) 15,,.Системная болезнь кошачьих царапин: отчет о 23 пациентах с длительной или рецидивирующей тяжелой бактериальной инфекцией
,J Infect Dis
,1987
, vol.155
(стр.390
—402
) 16« и др.Артропатия, связанная с болезнью кошачьих царапин
,Arthritis Rheum
,2005
, vol.52
(стр.3611
—7
) 17« и др.Иммуноферментный анализ для диагностики болезни кошачьих царапин, определяемой полимеразной цепной реакцией
,Clin Infect Dis
,2001
, vol.33
(стр.1852
—8
) 18,,,,,.Молекулярная диагностика болезни кошачьих царапин: двухэтапный подход
,J Clin Microbiol
,1997
, vol.35
(стр.1924
—30
) 19,,,,.La maladie des griffes de chat
,Sem Hop
,1950
, vol.26
(стр.1895
—904
) 20,. ,,.Bartonella , включая болезнь кошачьих царапин
,Принципы и практика инфекционных болезней
,2004
Филадельфия, Пенсильвания
Черчилль Ливингстон
(стр.2733
—2740
) 21,. ,.Бартонеллез
,Инфекционные болезни
,2004
Сент-Луис, Миссури
Мосби
(стр.2325
—2327
) 22. .Общие принципы инфекций
,Оперативная ортопедия Кэмпбелла
,2003
Сент-Луис, Миссури
Мосби
(стр.643
—659
) 23. .Остеомиелит
,Оперативная ортопедия Кэмпбелла
,2003
St.Louis, MO
Mosby
(стр.661
—684
) 24,. .Инфекционный артрит
,Оперативная ортопедия Кэмпбелла
,2003
Сент-Луис, Миссури
Мосби
(стр.685
—711
) 25,. .Туберкулез и другие необычные инфекции
,Оперативная ортопедия Кэмпбелла
,2003
Сент-Луис, Миссури
Мосби
(стр.713
—723
) 26,.Инфекции, ассоциированные с Bartonella
,Infect Dis Clin North Am
,1998
, vol.12
(стр.137
—55
) 27,,.Расширяющийся спектр инфекций Bartonella . II. Болезнь кошачьих царапин
,Pediatr Infect Dis J
,1997
, vol.16
(стр.163
—79
) 28,.Болезнь кошачьих царапин. Острая энцефалопатия и другие неврологические проявления
,Am J Dis Child
,1991
, vol.145
(стр.98
—101
) 29,.Болезнь кошачьих царапин с параличом периферического лицевого нерва
,Педиатрия
,1998
, vol.101
стр.13
© 2007 Американское общество инфекционных болезней
Болезнь кошачьих царапин — EyeWiki
Винай А. Шах, доктор медицины, Виктор Мануэль Пресиадо Гомес, доктор медицины, Кушик Трипати, доктор медицины (AIIMS), FRCS (Глазго), Алан Палестина, доктор медицины, Джессика Шанта, доктор медицины, Марисса Ларошель, доктор медицины, Питер А.Карт, доктор медициныНазначенный статус Актуально
Марисса Ларошель, доктор медицины, 21 апреля 2021 г.
Болезнь кошачьих царапин (CSD) — это инфекционное заболевание, состоящее из постепенно прогрессирующей регионарной лимфаденопатии, лихорадки и недомогания, часто возникающих после контакта с кошачьим животным (царапина). Атипичные проявления характеризуются множеством неврологических проявлений, а также гранулематозным поражением глаза, печени, селезенки и костей. Болезнь обычно проходит самостоятельно и обычно полностью выздоравливает; однако пациенты с атипичными проявлениями, особенно с ослабленным иммунитетом, могут страдать от значительной заболеваемости и даже смертности.
Болезнь
Обычно существует две формы CSD в отношении глаза:
- Синдром Паринаудса окулярно-гландуара: состоящий из лимфаденопатии и фолликулярного конъюнктивита
- Нейроретинит: состоящий из лимфаденопатии и гранулематозного воспаления сетчатки и зрительного нерва с классическим отеком зрительного нерва, макулярной звездой (нейроретинит) и возможным васкулитом.
Этиология
Основная причина: Bartonella henselae, возможно, Afipia felis и Bartonella Clarrigeiae.Бартонелла выделяется с фекалиями блох и передается людям, когда фекалии контактируют с людьми в результате травмы от кошачьей царапины или укуса кошки. Другими путями передачи / резервуарами являются клещи и царапины и укусы других животных.
Общая патология
Виды Bartonella — грамотрицательные гемотрофные палочки.
Патофизиология
Организмы Bartonella обычно вторгаются и колонизируют зрелые эритроциты и / или эндотелиальные клетки.Эндотелиальная инвазия приводит к провоспалительной реакции и вазопролиферации. Системные и глазные инфекции зависят от иммунного статуса инфицированного человека. CSD остро проявляется системной инфекцией, включая лихорадку, недомогание, анорексию и лимфаденопатию. Эти симптомы возникают в течение 1-2 недель при контакте с инфекционным организмом. Необычные проявления — поражение внутренних органов, включая эндокардит, бактериемию, остеомиелит, гепатоспленомегалию, энцефалит и бациллярный ангиоматоз.Бациллярный ангиоматоз — это разрастание сосудов в различных органах, таких как кожа и лимфатические узлы. Это традиционно описывалось у пациентов с ослабленным иммунитетом, но теперь сообщается у иммунокомпетентных людей.
Для диагностики инфекции Bartonella используются различные лабораторные и гистологические методы. Если берется биопсия образца, эта ткань может быть окрашена для гистопатологического анализа с помощью окрашивания по Вартин-Старри.
Серологические тесты чаще всего используются для диагностики этого заболевания с помощью ELISA или непрямого флуоресцентного анализа (IFA).Чувствительность и специфичность варьируются в зависимости от обоих методов, и CDC в настоящее время предпочитает тест IFA. Также можно использовать ПЦР-тестирование, которое позволяет различать разные виды Bartonella. Кроме того, для диагностики тканей можно использовать ПЦР.
История
Примерно через 1-3 недели после инокуляции бактерий в хозяина региональные лимфатические ткани начинают проявлять гранулематозную инфильтрацию.
Знаки
Наиболее частым проявлением является региональная лимфаденопатия.Обычно поражаются преурикулярные, подчелюстные или шейные лимфатические узлы. Язвы и некроз эпителия конъюнктивы обычно вызывают гнойные выделения в тяжелых случаях. Эритематозная вышележащая кожа с признаками нагноения пораженных лимфатических узлов. Тщательное обследование; свидетельство кожной инокуляции в виде незудящей, слегка болезненной пустулы или папулы. Окулогландулярный синдром Парино (воспаление конъюнктивы с преаурикулярной аденопатией) может наблюдаться примерно у 2-7% пациентов с болезнью кошачьих царапин.
Типичные внутриглазные проявления включают нейроретинит с отеком зрительного нерва, звездообразование желтого пятна и отдельные белые поражения сетчатки или хориоидеи. Сосудистая утечка из головки зрительного нерва приводит к образованию макулярных звезд, которое может сохраняться в течение месяцев, несмотря на разрешение нейроретинита. В более поздних исследованиях дискретные белые очаги сетчатки и хориоретинальные поражения были более частой находкой, чем «классическая» макулярная звезда и нейроретинит. Более опасные для зрения проявления включают промежуточный увеит, васкулит сетчатки, окклюзию сосудов (артерий и вен) и ретинит.Менее распространенные признаки заднего сегмента включают гранулемы, хориоидит, ангиоматоз и локальные серозные отслойки сетчатки.
Симптомы
Пациенты обычно обращаются с односторонним снижением зрения (20/80) с системными симптомами, присутствующими в 67%. Односторонняя инъекция конъюнктивы, ощущение инородного тела и эпифора. Недомогание и головная боль менее чем у трети пациентов.
У других может быть скотома, если поражен зрительный нерв.
Клинический диагноз
Типичный анамнез продромальных симптомов, лимфаденопатии и контакта с кошкой помогает укрепить диагноз, особенно у молодых людей или детей.Чаще проявляется в более молодом возрасте в конце лета и осенью.
Диагностические процедуры
При тестировании поля зрения иногда выявляется цекоцентральная скотома. Флюоресцентная ангиография часто показывает утечку зрительного нерва или может показать окклюзию артерий / вен.
Оптическая когерентная томография (ОКТ) может отображать степень субретинальной жидкости, утолщения сетчатки и экссудата. ОКТ-ангиография может показать неоваскуляризацию в области хориоретинита.
Хотя это требуется редко, при типичных проявлениях и титрах крови может быть выполнена биопсия лимфатических узлов или посев.
- Биопсия: классический вид гранулематозного воспаления. Серебряное пятно Вартина-Старри при биопсии может идентифицировать бактерии.
- Культура: B. henselae — это требовательная, медленнорастущая, грамотрицательная палочка, для которой требуются специальные методы культивирования ткани или крови, такие как инкубационный период до 1 месяца, обогащенный агар с 5% CO2 при 32-35 градусах Цельсия.
Лабораторный тест
Серологические исследования: серологические исследования на бартонеллы с помощью ИФА или ИФА (титр ≥1: 64) являются диагностическими. Также доступен ПЦР-анализ ткани или крови.
Стандартные лабораторные данные: умеренный лейкоцитоз или лейкопения, нечасто эозинофилия и повышенное СОЭ или СРБ. Нарушения экскреции билирубина и повышение уровня печеночных трансаминаз обычно являются вторичными по отношению к печеночной обструкции гранулемой, новообразованием или лимфатическим узлом. У пациентов с неврологическими проявлениями люмбальная пункция обычно выявляет нормальную спинномозговую жидкость, хотя может наблюдаться легкий плеоцитоз и умеренное повышение уровня белка.
Дифференциальная диагностика
Этиологии, которые необходимо дифференцировать, включают другие причины отека головки зрительного нерва, такие как неврит зрительного нерва и саркоидный папиллит. Кроме того, инфекционная этиология, такая как сифилитический периневрит и, в редких случаях, токсоплазмоз, может иметь сходные клинические проявления. Псевдоопухоль головного мозга может имитировать менее частое появление двусторонней CSD. Болезнь Лайма, пятнистая лихорадка Скалистых гор, токсоплазмоз, токсокароз, гистоплазмоз и лептоспироз также могут вызывать нейроретинит.
Гранулемы этого синдрома необходимо дифференцировать от гранулем, связанных с:
- Туляремия
- Туберкулез или другие миобактериальные инфекции
- Бруцеллез
- Саркоидоз
- Споротрихоз или другие грибковые заболевания
- Токсоплазмоз
- Венерическая лимфогранулема
- Доброкачественные и злокачественные опухоли, такие как лимфома
CSD имеет тенденцию быть самоограничивающимся заболеванием. Лечение зависит от возраста, иммунного статуса, системных проявлений и глазных осложнений.
Общее лечение
Также можно использовать жаропонижающие и НПВП. Теплые компрессы к пораженным узлам. В случае энцефалита или комы показаны антибиотики и поддерживающая терапия.
Лечебная терапия
Доксициклин (100 мг два раза в день) хорошо проникает в глазную и центральную нервную систему. Однако пациентам младше 12 лет рекомендуется прием эритромицина из-за риска изменения цвета зубов. Азитромицин вызывает быстрое разрешение лимфаденопатии.Однако распределение азитромицина в глазу оказывается выше для конъюнктивальной ткани, но ниже для внутриглазных жидкостей. Кортикостероиды также рассматриваются как для системной, так и для офтальмологической терапии. Интравитреальная терапия анти-VEGF использовалась для лечения хориоидальной неоваскуляризации, а также отека желтого пятна в условиях CSD.
Прогноз
Улучшение зрения может варьироваться в зависимости от начального офтальмологического проявления. В Habot-Wilner et al. при последнем наблюдении на 79 глазах 80% глаз имели хорошее зрение (зрение лучше 20/40), 14% имели умеренную потерю зрения (20 / 40-20 / 200), а 6% имели тяжелую потерю зрения (хуже 20 / 200).В этой серии больше пациентов имели поражения сетчатки или хориоидеи. В одном обзоре, посвященном поражению зрительного нерва, окончательное зрение было лучше или равно 20/40 в 68% глаз и хуже 20/200 в 5,7% глаз.
1. Виндзор Дж. Дж.: Болезнь кошачьих царапин: эпидемиология, этиология и лечение. Br J Biomed Sci 2001; 58: pp. 101-110.
2. Ормерод Л.Д. и Дейли Дж. П.: Глазные проявления болезни кошачьих царапин. Curr Opin Ophthalmol 1999; 10: стр. 209-216.
3. Солли В.А., Мартин Д.Ф., Ньюман Н.Дж. и др.: Болезнь кошачьих царапин: проявления заднего сегмента.Офтальмология 1999; 106: pp. 1546-1553.
4. Zacchei AC, Newman NJ и Sternberg P: Серозная отслойка макулы сетчатки, связанная с болезнью кошачьих царапин. Am J Ophthalmol 1995; 120: стр. 796-797.
5. Каннингем Э.Т. и Келер Я.Э .: Глазной бартонеллез. Am J Ophthalmol 2000; 130: pp. 340-349.
6. Suhler EB, Lauer AK, and Rosenbaum JT: Распространенность серологических свидетельств болезни кошачьих царапин у пациентов с нейроретинитом. Офтальмология 2000; 107: стр. 871-876.
7. Цунэока Х., Фуджи Р., Фудзисава К. и др.: [Клиническая оценка коммерческого серологического теста на инфекцию бартонеллой]. Kansenshogaku Zasshi 2000; 74: стр. 387-391.
8. Кури А.Л., Мачадо Д., Херингер Г. и др.: Болезнь кошачьих царапин: глазные проявления и визуальный результат. Int Ophthalmol 2010; 30: стр. 553-558.
9. Dehio C: Молекулярно-клеточная основа. Annu Rev Microbiol 2004; 58: pp. 365-390.
10. Грей А.В., Михельс К.С., Лауэр А.К., Сэмплы Дж. Р.Инфекция Bartonella henselae, связанная с нейроретинитом, окклюзией центральной артерии и вены сетчатки, неоваскулярной глаукомой и тяжелой потерей зрения. Am J Ophtha / моль. 2004; 137: 187-1 89.
11. Brazis PW, Stokes HR, Ervin FR. Неврит зрительного нерва при болезни кошачьих царапин. J Clin Neuroophthalmol. 1986; 6; 172-174.
12. Баттс и Демерс, 2004. Баттс С., Демерс Д.М.: Спектр и лечение болезни кошачьих царапин. Pediatr Infect Dis J 2004; 23: С. 1161.
13. Klotz et al., 2011. Klotz S.A., et al: Болезнь кошачьих царапин. Am Fam Physician 2011; 83: стр. 152-155.
14. Мабра Д., Йе С., Шанта Дж. Г.. Глазные проявления бартонеллеза. Curr OpinOphthalmol. 2018 ноя; 29 (6): 582-587. DOI: 10.1097 / ICU.0000000000000522. Рассмотрение. PubMed PMID: 30124532.
15. Habot-Wilner Z, Trivizki O, Goldstein M, et al. Болезнь кошачьих царапин: глазная проявления и исход лечения. Acta Ophthalmol 2018; 96: e524 – e532.
16. Chi SL, Stinnett S, Eggenberger E, et al.Клинические характеристики у 53 пациентов с оптической нейропатией кошачьих царапин. Офтальмология 2012; 119: 183–187.
NORD (Национальная организация по редким заболеваниям)
Заболевания людей, которые были определены как вызываемые одним из видов Bartonella, включают болезнь кошачьих царапин, болезнь Карриона и окопную лихорадку.
Болезнь кошачьих царапин (CSD):
CSD, вызываемая Bartonella henselae ( B. henselae ), является инфекционным заболеванием, симптомы которого могут варьироваться от легких до тяжелых.Хотя у большинства пациентов заболевание проходит спонтанно в течение 2-4 месяцев без лечения, людям с тяжелыми случаями и / или пациентам с подавленной иммунной системой, такой как ВИЧ / СПИД, рекомендуется лечение антибиотиками.
Основные симптомы болезни кошачьих царапин могут не проявляться в течение нескольких дней или недель после воздействия. На коже в месте заражения может появиться красное пятно (пятно), которое может стать выпуклым (папула) через 3–10 дней после заражения. Папула безболезненна и не чешется.Она может заполниться жидкостью (пузырьком), затем покрыться коркой и зажить рубцом, похожим на те, которые остались после ветряной оспы. Папула сохраняется от 1 до 3 недель, но может остаться незамеченной или быть связана с травмой.
В течение 1-3 недель опухоль лимфатических узлов (лимфаденопатия) развивается в отдельном узле или группе регионарных узлов рядом с местом укуса или царапины. Увеличенные лимфатические узлы часто возникают под мышками, на шее или в паховой области. Эти узлы обычно становятся очень болезненными, а поверхность кожи может казаться красной и горячей на ощупь.Гной может образовываться в пораженных лимфатических узлах (нагноение) и становиться неустойчивым. Лимфаденопатия остается регионарной и обычно проходит в течение 2-4 месяцев, но может длиться до 6-12 месяцев.
Другие симптомы болезни кошачьих царапин могут включать боль и общий дискомфорт (недомогание), утомляемость, головную боль, а у некоторых пациентов — лихорадку. Менее распространенные симптомы включают потерю аппетита, боль в горле и потерю веса. В некоторых случаях сообщалось об ознобе, боли в спине и / или боли в животе.
Редкие осложнения инфекции Bartonella henselae чаще возникают у людей с ослабленным иммунитетом, например, у тех, кто проходит иммуносупрессивное лечение рака, у пациентов с трансплантацией органов и у людей с ВИЧ / СПИДом, хотя они все чаще встречаются и у иммунокомпетентных людей. .Все чаще об этих атипичных проявлениях сообщалось у пациентов без типичных симптомов CSD. В частности, у детей развивается воспаление печени (гранулематозный гепатит) или селезенки (сплен) и инфекция костей (остеомиелит). Другие атипичные проявления CSD включают бациллярный ангиоматоз, энцефалопатию (воспаление головного мозга), нейроретинит (воспаление сетчатки и зрительного нерва глаза), окуландулярный синдром Парино (конъюнктивит) и эндокардит (инфекция сердечного клапана), бациллярный ангиоматоз, вызванный B.quintana или B. henselae — это кожное заболевание, которое характеризуется красноватыми приподнятыми поражениями, которые часто окружены чешуйчатым кольцом и легко кровоточат. Состояние может распространяться и вызывать более распространенное системное заболевание, которое может поражать кости, печень, селезенку, лимфатические узлы, желудочно-кишечный тракт, дыхательные пути и костный мозг. Иногда сообщалось о бациллярном ангиоматозе у иммунокомпетентных пациентов.
Бациллярный пелиоз, форма пелиоза гепатита, представляет собой сосудистое заболевание, вызываемое B.hensela e. Для него характерно наличие в печени полостей, заполненных кровью.
Окулогландулярный синдром Парино, поражающий глаз, встречается примерно у 5% пациентов с CSD. Симптомы включают покраснение, раздражение и болезненность глаз (похоже на конъюнктивит или «розовый глаз»), лихорадку, общее плохое самочувствие и отек близлежащих лимфатических узлов, часто перед ухом (преаурикулярная лимфаденопатия).
Неврологические осложнения возникают примерно у 2% инфицированных пациентов, причем энцефалопатия является наиболее частым проявлением.Симптомы обычно возникают через 2–3 недели после начала лимфаденопатии, хотя известно, что у некоторых пациентов наблюдаются неврологические симптомы без истории болезни CSD. Более чем у 90% этих пациентов наблюдается полное спонтанное выздоровление без каких-либо негативных последствий.
Другие редкие симптомы бартонеллеза могут включать отек самой большой слюнной железы (околоушной железы), сердечные проявления с воспалением внутренней оболочки сердца и его клапанов (эндокардит), воспаление почек (гломерулонефрит), гранулематозное воспаление печени (гепатит). ), сплен и / или абсцессы селезенки.В очень редких случаях бартонеллез был связан с атипичной пневмонией, воспалительной реакцией на инфекцию, характеризующейся появлением шишек на нижних конечностях (узловатая эритема) и / или обесцвечиванием кожи, связанным со снижением количества тромбоцитов (тромбоцитопения пурпура).
Болезнь падальщиков:
Болезнь падальщиков, вызываемая Bartonella bacilliformi s ( B. bacilliformis ), является редкой инфекционной болезнью, которая первоначально считалась распространенной только в перуанских Андах.Другие страны Южной Америки были включены совсем недавно. Новые случаи заболевания были обнаружены у людей, побывавших в других частях света.
У большинства пораженных людей болезнь Карриона характеризуется двумя четко определенными стадиями: внезапная острая фаза, известная как лихорадка Оройя, и хроническая доброкачественная кожная (кожная) сыпь, состоящая из выпуклых красновато-пурпурных узелков, известных как verruga peruana ( Перуанские бородавки). Первая стадия обычно развивается примерно через 3–12 недель после воздействия B.bacilliformis .
Лихорадка оройя может характеризоваться внезапным появлением высокой температуры, обильного потоотделения, сильной головной боли, озноба, слабости и бледности кожи. Кроме того, у многих пораженных людей могут развиваться психические изменения, включая спутанность сознания и дезориентацию или кому. Такие нарушения возникают в связи с быстро развивающимся снижением уровня красных кровяных телец (эритроцитов) из-за бактериальной инвазии и разрушения этих клеток (гемолитическая анемия).Первая фаза болезни очень похожа на малярию.
Дополнительные связанные результаты могут включать боль в животе, сильные мышечные боли (миалгию) и артралгию, лимфаденопатию, воспаление мозга и его защитных мембран (менингоэнцефалит), судороги и / или другие аномалии. Кроме того, у некоторых пострадавших людей может развиться боль в груди из-за недостаточного снабжения кислородом сердечной мышцы (стенокардия), тромбоцитопении, затрудненного дыхания (одышки), нарушения пищеварения и функции печени и / или других аномалий.Считается, что такие результаты являются результатом тяжелой гемолитической анемии и аномального образования тромбов в мелких кровеносных сосудах (микрососудистый тромбоз), что приводит к недостаточному снабжению тканей кислородом (ишемия), нарушению функционирования органов и потенциально опасным для жизни осложнениям. .
Кроме того, у некоторых пациентов острая стадия болезни Карриона может осложняться и усиливаться из-за наличия других инфекций, таких как сальмонеллез или малярия (т.е., интеркуррентные инфекции). (Дополнительную информацию о сальмонеллезе см. Ниже. Для получения дополнительной информации о малярии выберите «малярия» в качестве поискового запроса в базе данных редких заболеваний.)
В самой легкой форме болезнь Падальщика может быть обнаружена только после появления характерной кожи. поражения (verruga peruana). В таких случаях он может развиваться постепенно и первоначально характеризоваться лихорадкой, которая может сохраняться менее недели и не распознаваться как проявление болезни Карриона.
У больных лихорадкой Оройя период выздоровления обычно связан с постепенным снижением температуры и исчезновением бактерий, как видно при микроскопическом исследовании небольших образцов крови. Однако некоторые люди остаются постоянно инфицированными в течение многих лет; Исследование мазка крови, являющееся исторически стандартным диагностическим тестом в Перу, является очень нечувствительным тестом. Кроме того, некоторые пораженные люди могут временно иметь повышенную восприимчивость к определенным последующим инфекциям, например, бактериям Salmonella (сальмонеллез).Заражение определенными штаммами бактерий сальмонеллы может вызвать высокую температуру, боль в животе, кровавую диарею, тошноту, рвоту, сыпь и / или другие симптомы и симптомы. Кроме того, в некоторых случаях без соответствующей антибактериальной терапии B. bacilliformis может оставаться в крови (бактериемия) в течение месяцев или лет без видимых симптомов (бессимптомно), что потенциально может привести к дальнейшему распространению болезни среди других (т. Е. как «резервуар» или постоянный источник инфекционного заболевания).Сообщения предполагают, что рецидивы или рецидивы лихорадки Оройя редки. По мнению экспертов, рецидив лихорадки после начального улучшения симптомов считается признаком вторичной инфекции.
После разрешения острой стадии инфекции (лихорадка Оройя) у нелеченных людей обычно появляются характерные кожные поражения в течение недель или месяцев. Эта вторая стадия известна как перуанская верруга. Как отмечалось выше, перуанская верруга может развиться у людей, которые ранее имели или не имели симптомов лихорадки Оройя.
Verruga peruana обычно характеризуется красноватыми, пурпурными поражениями кожи, возникающими в результате серии вспышек, которые могут развиваться в одной области по мере заживления в другой и повторяться в определенных местах. Поражения могут первоначально быть небольшими, в конечном итоге стать узловатыми и иметь диаметр от 0,2 до 4 сантиметров и потенциально кровоточить, изъязвлять или превращаться в пузырьки (пустулы), содержащие гной. Хотя они обычно появляются на открытых участках кожи, например на лице, руках и ногах, они также могут иногда развиваться на слизистых оболочках и внутренних органах.У нелеченных людей Verruga peruana может сохраняться в течение от месяцев до лет.
Траншейная лихорадка:
Траншейная лихорадка, вызванная Bartonella quintan a ( B. quintan a), проявляет симптомы в течение нескольких дней или до пяти недель после контакта с бактерией. У больных может развиться внезапная лихорадка, озноб, слабость, головная боль, головокружение, боль в ногах и спине и / или другие аномалии. Первоначальная лихорадка может длиться от четырех до пяти дней и может повторяться один или несколько раз, причем каждый эпизод длится около пяти дней.Дополнительные признаки могут включать временную кожную сыпь, состоящую из плоских (макулярных) или выпуклых (папулезных) поражений, и / или увеличение печени или селезенки (гепатомегалия или спленомегалия). Траншейная лихорадка обычно проходит самостоятельно, хотя рецидивы и хронические бактериемические состояния хорошо известны.